淺談大腸息肉
張家昌 醫師
大腸癌是已開發國家常見的癌症,但是在開發中國家(如臺灣)因為飲食習慣西方化,大腸癌的發生率及死亡率有逐年增加的趨勢。現在因為內視鏡技術的進步,許多人被檢查出有大腸息肉,可經由內視鏡息肉切除術加以切除,根據國外(如美國全國息肉研究; National Polyp study)大型而長期追蹤研究結果顯示內視鏡息肉切除可降低50-70%大腸癌的發生率。因此能夠早期發現大腸癌,或者更早發現大腸癌的前驅物-大腸息肉即加以切除,才能有效降低大腸癌的發生率及死亡率。
大腸息肉會產生惡性變化的現象已為醫學界所知已將近一世紀,但大多數的臨床資料的收集仍是近三十年來的事,過去臨床資料的收集大多來自死後的人體解剖,近幾年則因於大腸鏡檢查的發展,因此有關於大腸息肉資料的收集及觀察更是突飛猛進。
“息肉”可以定義為任何大腸黏膜上面的突出物。大多數的息肉都是所謂的增生性息肉(包括更小型的息肉,其組織學上幾乎與正常黏膜無法區分,即所謂黏膜墬飾[mucosal tags]約佔15%) 大約佔了70-80%,通常不會產生惡性病變。但腺腫(adenoma)則有潛在產生惡性變化的可能,有証據顯示腺腫就是大腸癌的先驅物(adenoma-carcinoma hypothesis),最主要是來自於下列証據:
- 大腸癌的高危險與低危險發生處與腺腫相同。
- 大腸癌與大腸息肉常發生在近端及遠端大腸,但較少發生在中段大腸。年輕人較易發生在左側(遠端)大腸,老年人較易發生在右側(近端)。
- 大腸腺腫的尺寸愈大,有絨毛狀變化及分化異常(dysplasia)發生大腸癌的機率愈高。
- 大多數大腸癌組織附近的黏膜下層(submucosal)會有腺腫組織(60-85%)。
- 多發性家族型大腸息肉症 (familial adenomatous polyposis FAP) 的患者,如果未施行全大腸切除幾乎100%,會產生大腸癌。
息肉的盛行率會隨年齡的增加與增加,在高盛行率地區每增加十歲,發生率提高50%,低盛行率地區也有10-15%的增加,男性的發生率也比較高。大多數的息肉都是非腫瘤性息肉(Non-neoplastic)。根據過去的文獻報告,43%切除的息肉為增生性息肉(hyperplastic polyp),23%是黏膜隧飾(mucosal fags)兩者幾乎占了四分之三比例。息肉的尺寸也與發生惡性變化有關,有報告指出,息肉小於1公分,很少產生惡性變化,但息肉大於2公分有50%產生惡性變化(表一)。息肉的病理組織型態也與惡性變化有關,通常管狀腺腫的4-5%會產生惡性變化,而絨毛狀息肉則有40-50%產生惡性變化。病理組織分化異常(dysplasia)的程度也與惡性變化有關,從輕度分化異常(low garde dysplasia)的6%,增生到高度分化異常(high grade dysplasia)的35%。
大腸息肉的危險因子,年齡及性別是重要因素。肥胖(body mass index [BMI]高),不好運動,抽煙、高脂肪(熱量)飲食得大腸息肉的機會較高。但高纖飲食,vitamin A,vitamin B6,vitamin C,葉酸、鎂、鋅及鐵的攝取是可降低息肉發生,而定期Aspirin的使用,也可以降低息肉的發生率。
在美國全國息肉研究(National Polyp study)清楚顯示在年老患者息肉有高度分化異常(high grade dysplasia),以及有中及大型息肉都會增加產生大腸癌的機會,但多發性息肉則非單一的危險因子。過去曾有以鋇劑攝影研究大於1公分以上的息肉在平均追蹤7年,其中第5、10及20年大腸癌的累積發生率為2.5,8及24%,在追蹤過程,有37%息肉變大,24%息肉產生侵入性大腸癌,11%在其他大腸位置產生大腸癌,只有4%息肉消失。
息肉的病理表徵通常包括下列四項:一、大小;二、外觀(廣基型,半廣基型,有莖型,或平坦型);三、組織生長型態(管狀、混合管狀絨毛或絨毛狀);四、分化異常的程度(低度或高度)。
增生性息肉(Hyperplastic polyp)是市最常見的息肉,在美國及西歐約20-40%成年人有此種息肉,大約80%是小於5公釐(mm),佔微小型息肉的百分之四十,只有1-3%超過1公分大小,外型常是呈半球型,較平滑。
其次常見的是腺腫(Adenoma),根據美國全國息肉研究(National Polyp study)的結果顯示腺腫有38%小於5分釐,36%介於6到8公釐,26%大於10公釐。腺腫大小常與外觀、生長型態、分化異常程度、侵入性癌的盛行率、局部復發的發生率以及同位及異位腺腫的發生率有密切關係。不過有一點要注意的是,通常息肉在切除後會立即萎縮18%,這點在計算息肉尺寸需要注意。
腺腫(Adenoma)依病理組織型態,可成管狀腺腫(tubular adenoma) [圖一a,b,c,d]及絨毛狀腺腫(villous adenoma) [圖二a,b],管狀腺腫佔了其中大部份(87%)。但也可能混合兩種不同組織的腺腫(tubulovillous adenoma)約佔所有息肉的8%。一般而言息肉大小在1到2公分,混合型息肉佔了一半比例,大於2公分以上息肉佔約三之一,至於定義為絨毛狀息肉,絨毛組織必須超過80%,約佔所有腺腫5%,佔大於2公分腺腫60%以上。腺腫的上皮細胞有些會產生分化異常(細胞核變長、密集、 濃染、不規則、核仁變明顯)。一般可分成低度分化異常(low grade dysplasia)及高度分化異常(high grade dysplasia),西方病理學家認定的高度分化異常的病理組織在日本學者認為是原位癌(carcinoma in situ),但通常癌化細胞只侷限在黏膜層(mucosa),因此也有學者稱之為黏膜內腺癌(intramucosal carcinoma)。絨毛狀腺腫常併存高度分化異常(high grade dyaplasa)及侵入性腺癌(invasive carcinoma)產生,比較具有惡性化的可能。
另外,有一種特殊型態的腺腫稱之為鋸齒狀腺腫 (serrated adenoma) [圖三 a,b],它的病理組織與增生性息肉類似,但細胞分化異常明顯(細胞核變大,密集而濃染)約佔所有腺腫0.1%。通常位於右側大腸且型態較扁平,也有惡化成大腸癌的可能。
黏膜內腺癌(intramucosal carcinoma)經內視鏡完全切除,且病理組織為分化良好,則無需進行後續外科手術治療。若切除後息肉的癌化組織已經侵犯到黏膜(submucosa),則稱之為惡性大腸息肉(malignant polyp),通常惡性息肉必須確定已經完全切除(最好是一次性切除 en bloc,而不是分段式切除piecemeal resection),而且病理組織是完全或中度分化(well or moderately differentiated)有1公釐以上的安全邊緣,以無血管或淋巴管侵犯才可。若上述條件有一項不符,則有20%-25%預後不良的可能,必須考慮進行外科手術治療。
腺腫有潛在產生大腸癌的可能,應該儘可能對所有息肉作內視鏡息肉切除術可以有效的預防大腸癌,目前大腸內視鏡手術方式,包括有生檢鋏直接夾除(cold biopsy),電燒生檢鋏夾除(hot biopsy),電燒套圈切除(electrocautery snare polypectomy) [圖一b],內視鏡黏膜切除術(endoscopic mucosal resection-EMR)及內視鏡黏膜下切除術(endoscopic submucosal dissection -ESD)。內視鏡黏膜切除術通常是以甘油(glycerol)或玻尿酸溶液(Hyaluronicacid)混合染劑(indigo carmine)注入息肉部分的黏膜下層(submucosal layer))使黏膜鼓起(lifting sign),再用電燒套圈(electrocautery snare)加以切除,也可以藉助內視鏡前端附加套蓋(cap-assisted EMR)將鼓起的息肉吸入套蓋內再以電燒套圈再加以切除。但一般EMR只適用於2分公以下息肉,2公分以上息肉則考慮使用內視鏡黏膜下切除術(ESD)切除,才有辦法作一次性切除(en bloc removal)。ESD的技術較為困難,需有特殊的設備(如Needle Knife,IT knife),手術花費的時間較長,而且有較多的合併症(complications)。
般而言,EMR及ESD發生出血的併發症約1%到45%,平均約10%,大多數發生在術後24小時內,但有報告超過術後24小時發生出血也有達13.9%。發生大腸穿孔的機率在EMR約0.3%到0.5%,但ESD可高達4%到10%,小的穿孔可以用內視鏡止血鋏(endoscopic clips)閉合穿孔,但大的穿孔則需進行外科手術治療。但少數大腸穿孔合併腹膜炎,如果沒有早期發現、處理不當或患者同時患有重大疾病,仍可能造成患者的死亡。這些合併症的發生必須在術前告知病患,並簽署知情同意書。
| 腺腫尺寸(mm) | 惡性變化比例 |
|---|---|
|
< 5 5-9 10-20 .20 |
0 0.9 5-10 10-50 |
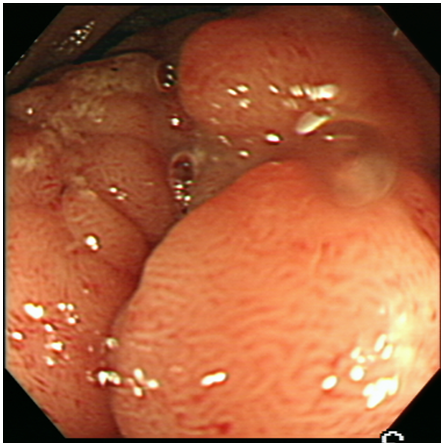 圖一a 大腸鏡檢查,在乙狀結腸有一4公分大型息肉 |
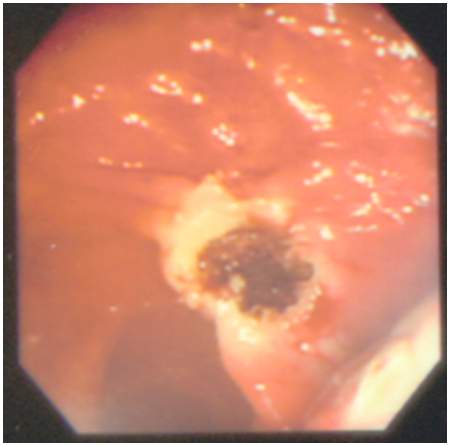 圖一b 經電燒套圈切除 (electrocautery snare polypectomy) |
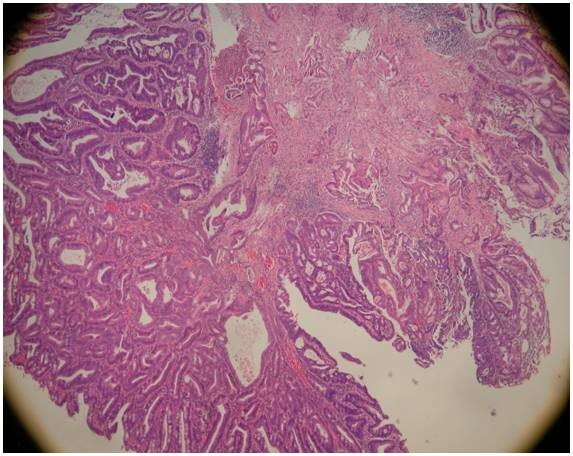 圖一c 病理報告顯示為管狀腺腫合併局部黏膜內腺癌 (tubular adenoma with intramucosal adenocarcinoma) |
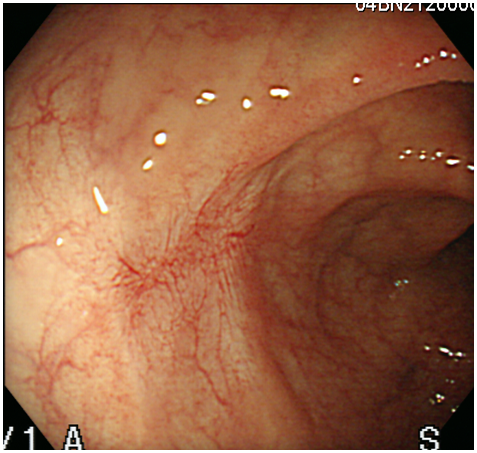 圖一d 六個月後追蹤大腸鏡檢查,息肉切除傷口癒合情形 |
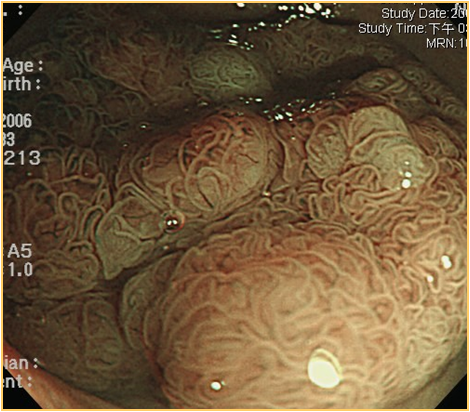 圖二a 乙狀結腸3.5公分絨毛狀腺腫(villous adenoma), 以Indigo carmine染色的「染色內視鏡」 (chromoendoscopy)影像 |
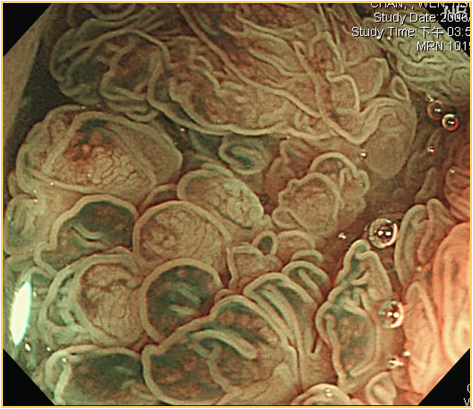 圖二b「放大內視鏡」(magnifying endoscopy) 影像 |
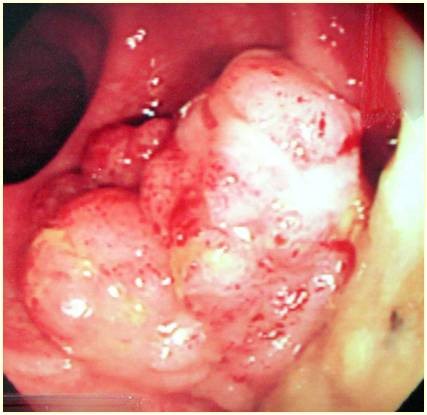 圖三a 乙狀結腸2公分廣基型息肉 |
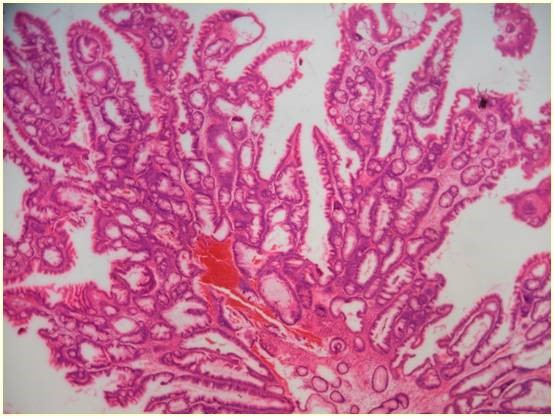 圖三b 病理報告顯示為鋸齒狀腺腫 (serrated adenoma) |





