病態性肥胖症: (Morbid Obesity)
肥胖的健康問題(Obesity-related Health Problems):
肥胖的健康問題(Obesity-related Health Problems):
肥胖定義為體脂肪過多。肥胖不僅是美觀上的問題,而且它增加你(妳)健康問題和罹病的風險如:心臟病、糖尿病、高血壓、等。
醫生通常使用身體質量指數(BMI: body mass index)來衡量你(妳)是否肥胖。
身體指數指數計算(BMI) BMI = 體重(Kg) / 【身高(公尺)2】; 例如:身高170 公分 體重100公斤 |
身體質量指數(BMI) |
重量狀態 |
< 18.5 |
體重過輕 |
18.5 – 24 |
正常 |
24 -26.9 |
超重 |
| 27 -29.9 | 輕度肥胖 |
30 -34.9 |
中度肥胖 |
| 35-39.9 | 嚴重肥胖 |
≥ 40 |
極度肥胖 (病態肥胖) |
肥胖產生很多的健康問題:
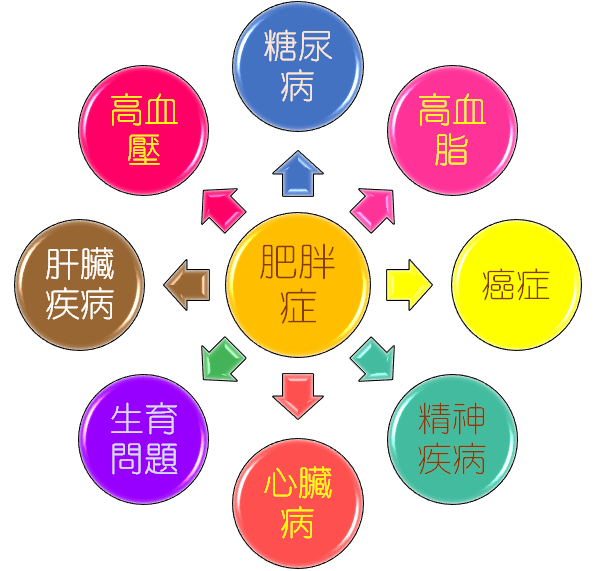
風險大增(RR >3) |
風險中度增加(RR 2~3) |
風險稍微增加(RR 1~2) |
糖尿病 |
冠心症 |
癌症(如:乳癌、子宮內膜癌、大腸癌) |
膽囊疾病 |
高血壓 |
生殖激素異常 |
血脂異常 |
骨關節炎 |
多囊性卵巢症候群 |
代謝症候群 |
高尿酸血症、痛風 |
不孕症 |
喘氣 |
下背痛 |
|
睡眠呼吸中止症 |
增加麻醉風險 |
死亡率與身體質量指數(BMI)成正比:

健康的減重計劃:
健康的減重計劃:

世界衛生組織(WHO)指出,菸、酒、不健康飲食、缺乏身體活動及肥胖等主要危險因子佔癌症死因的30%,肥胖相較健康體重者罹患糖尿病、代謝症候群及血脂異常之相對危險性高達3倍以上,而癌症(例如:大腸癌、乳癌、子宮內膜癌)、高血壓也有2倍的風險。我國國人十大死因中,惡性腫瘤、心臟疾病、腦血管疾病、糖尿病、慢性下呼吸道疾病、高血壓、慢性肝病及肝硬化、慢性腎臟病等8項死因與肥胖有關,而肥胖所造成的失能及經濟損失,更不計其數。
世界衛生組織於1997年報告宣布肥胖為一種疾病,不健康飲食與缺乏運動是造成肥胖的主要原因,為有效預防及控制肥胖造成的危害,世界衛生組織於2013年第66屆世界衛生大會通過「2013-2020年防治非傳染病全球行動計畫」,提出於2025年要實現遏止糖尿病和肥胖盛行率的上升、降低不運動比例10%、降低30%食鹽/鈉攝取量、降低25%血壓上升及降低25%非傳染病早發性死亡率等九大自願性目標。並提出25個監測指標,包括監測相關危險因子如過重及肥胖、低蔬果攝取量、鹽攝取量、飽和脂肪攝取量,制定國家政策以限制食品對兒童的行銷,並限制使用飽和脂肪、停用反式脂肪等。
根據2013年「國民營養健康狀況變遷調查」結果顯示,成人過重及肥胖盛行率為(BMI ≥ 25 kg/m2)為38%,國民健康署自2011年起推行健康體重管理計畫,結合各縣市衛生局及產官學民媒力量共同推動,為呼應世界衛生組織所訂定的2025年目標及協助國人擺脫肥胖帶來的威脅,學習「聰明吃、快樂動、天天量體重」的健康生活,號召民眾共同透過「小額捐油」、「揪團減重」方式,相互關心與支持,參加有關健康飲食、運動及健康體重管理諮詢講座等,藉此提升民眾對熱量及營養的知能及培養自我健康體重管理能力,增進身心及社會健康。
【健康一世,BMI邁向1824】:國民健康署建議我國成人BMI應維持在18.5(kg/m2)及24(kg/m2)之間,健康腰圍——男性不超過90cm、女性不超過80cm,太瘦、過重或太胖皆有礙健康,研究顯示,體重過重或是肥胖(BMI≧24)為糖尿病、心血管疾病、惡性腫瘤等慢性疾病的主要風險因素;而過瘦太瘦則會有營養不良、骨質疏鬆、猝死等健康問題。
節食、運動和行為的改變肥胖患者第一線的治療方式,減重是一場長期抗戰,針對過重或輕、中度減肥者(24 < BMI < 35)如能把握以下的飲食原則,持續不斷的進行減肥計劃,您將會是這場戰爭的勝利者。
健康減重飲食:
(享瘦生活,健康第一)

- 減輕體重並維持身體各機能之正常運作。
- 協助建立正確的飲食習慣與生活行為,並使其可長久維持
- 減重建議:男性:1500~1800/day;女性:1200~1500/day
- 減重目標:原始體重的10~15%或5~6公斤、 BMI<23kg/m2等;減重速度:週可減輕0.5~1公斤體重為原則,不宜太快速,應設定合理目標,逐步達成。(不要好高鶩遠也切記欲速則不達)
- 適度減輕體重5~10%,就可以降低因肥胖所引起的健康問題。
- 維持均衡的營養:選擇多種類的食物,不可絕食或禁食某一種類食物。
- 烹調方法儘量多用清燉、清蒸、水煮、涼拌等不必加油的烹調方法,避免油煎、油炸,少吃高糖、高脂肪、高熱量之食物。
- 減少選擇大塊肉類之菜餚;多選帶骨、帶刺、帶果皮的食物。
- 勿吃太鹹,否則會減緩體重下降速度。
- 最好每日以三餐為主,晚餐避免攝取過量且時間儘量提早,以免熱量積存
- 改變進餐程序,先喝湯,再吃蔬菜,最後吃肉和主食類。
- 進食時宜細嚼慢嚥,延長進食時間,方可增加飽足感,並且專心進食,勿同時看書或電視以避免無意中飲食過量。
- 飢餓時,宜選擇食物體積大、熱量低,又有飽足感之食物,例如可吃一份新鮮的水果或生吃一些蔬菜(如胡蘿蔔、芹菜等),降低飢餓感。
- 勿將食物作為發洩情緒之替代品。
- 配合適當有效的運動,以達事半功倍之效。
- 自我監測,每日作飲食、運動紀錄,以確實查核減重期間的行為。
- 遵照醫囑指示補充適量的維生素及礦物質。
- 飲食控制是減重的基礎,使用代餐、極低熱量飲食及藥物減重者應在醫師等醫療團隊監控下執行,且只能短期使用,但能應配合飲食控制。
- 家人的態度及家庭的飲食、生活型態改變對減重的成效影響很大。
- 減重需有長久的恆心毅力,重複的減重行為會讓體重在降低及彈升間,更難控制,且會導致其他影響健康的副作用。
快樂做運動:
世界衛生組織於2009年指出,缺乏身體活動或靜態生活是造成全球性死亡及殘障的十大原因之一,大約21-25%乳癌及大腸癌、27%糖尿病與30%的缺血性心臟病,可歸因與身體活動不足有關,嚴重影響健康並造成公共衛生問題。2011年國人無規律運動習慣之比率高達72.2%,高於英國63.3%、馬來西亞61.4%、日本60.2%、美國43.2%、法國32.5%。規律的身體活動是健康體重管理計畫中不可或缺的一部份,身體活動可以預防「復胖」,更重要的是,對於與肥胖相關的慢性病,包含心血管疾病、糖尿病、高血脂以及高血壓等,都有顯著的效益。一般而言,成人只要每週運動累積達150分鐘,就能有足夠的運動量,建議成人每天運動30分鐘、每週至少3~5天,只要每天持之以恆,健康體能就會大大地提昇。
- 運動的目的不只在減重,而是在促進健康及維持已減掉的體重
- 計劃性活動,如慢跑、游泳等
- 日常活動,如走路、爬樓梯等
- 每週至少3~5次有氧運動,每次持續30分鐘以上
行為改善、規律生活:
- 養成正確的飲食行為: 一、 進食速度儘量放慢。 二、 一口接一口之間可放下筷子休息一下。 三、 如果你已經吃飽了,練習將殘存的食物留 在杯盤中。 四、 進食時不要同時做別的事。
- 作自我記錄表,將每日每次進食的內容(包括量和種類),進食的方式(包括 地點、當時進食的活動以及與誰一起進食)與當時情緒的關係記錄下來,從其中找出與不正常飲食相關 的認知、情緒或環境的因素,進一步針對這些來改善。
- 改掉不良的生活形態:如:喜吃零食、點心,三餐不正常、應酬多、喜吃剩菜、等都是造成肥胖症的不良生活型態。
- 行為改變技巧,包括:自我監測法、刺激控制法、認知重建和其他訓練如壓力處理、自我肯定訓練、社交技巧訓練等。
- 進行心理行為的評估,處理情緒障礙和解決生活上的困難,排除憂鬱症的可能
- 減少進食的誘因
- 能站就不要坐,能走路就不要坐車
- 接受目前所能減輕的體重
- 修正生活型態
- 強化減肥動機
- 結合家人、朋友的力量相互關心與支持,共同來減重
- 搭配飲食及熱量的調整,進行適度,規律運動
維持健康體重小秘訣 |
|||||||||||||||||||||
 |
|||||||||||||||||||||
(一)設定實際可達的健康體重目標。 (二)聰明吃快樂動:每天減少攝取500大卡熱量;或減少攝食300大卡熱量,且增加體能活動多消耗200大卡,就可以每週減重約0.5公斤。並且要注意控制體重時,每日攝取熱量不可低於1200大卡。 |
|||||||||||||||||||||
| 聰明吃 |
|
||||||||||||||||||||
| 快樂動 |
|
||||||||||||||||||||
| 每天測量體重 | 可隨時提醒自己維持健康的體重 | ||||||||||||||||||||
| 規律生活 | 作息睡眠正常,才不會因荷爾蒙紊亂而影響新陳代謝,增加肥胖的危險 | ||||||||||||||||||||
(資料來源/ 衛生福利部國民健康署)
藥物減重:
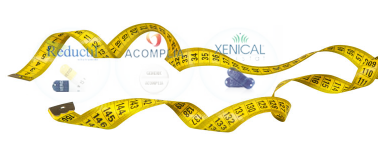
藥物治療可以達到約10%減重的目標,但藥物的使用通常為短期的選擇,主要用於中等程度的肥胖患者,對於嚴重肥胖的患者效果不佳,而且常常在停藥後會復胖。
藥名 |
作用 | 副作用 |
Sibutramine (Reductil) (諾美婷) |
增加飽足感、增高基礎代謝率 |
血壓及心跳上升、嘔心、失眠、口乾、便秘 #因心血管方面相關的副作用,台灣食品藥物管理局於2010年10月廢止其藥證。# |
Orlistat (Xenical) (羅氏鮮) |
減少腸道中脂肪的吸收 |
軟油便、脂溶性維生素吸收異常 |
錯誤減肥法 |
||
| 錯誤1 | 斷食法 | 以為吃少就會瘦。這樣的減重方式,一旦回復飲食,身體就會加倍吸收,而且人會有補償心態,反而吃得更多。 |
| 錯誤2 | 吃素減肥法 | 很多人認為吃蔬菜就會瘦,但市面上很多素食餐廳為了滿足大眾的口味而比較油膩,這樣吃未必能減重。 |
| 錯誤3 | 吃肉減肥法 | 以吃肉或魚類的蛋白質食物為主,而不吃飯、麵包、義大利麵等澱粉質食物,這樣的減重方法會讓腦部失去活力、導致心情憂鬱。 |
| 錯誤4 | 單品減重法 | 只吃蘋果、香蕉、蒟蒻等單一食材的減重方法,將會導致營養失調,身心都會出現各種不適症狀。 |
| 錯誤5 | 催吐減重法 | 仰賴催吐的方法來減肥,會形成「不論吃多少只要吐出來就不會胖」的認知,反而更加暴飲暴食。而反覆催吐會導致會消化器官、呼吸器官、等的傷害,引發嚴重病症。 |
| 錯誤6 | 服瀉藥或利尿劑瘦身 | 服用瀉藥拉肚子所排泄的其實大部分是「水分」,根本無法阻止體內脂肪囤積,為了瘦身而濫用瀉藥或利尿劑,會讓自己陷入脫水症狀、電解質失衡、腎臟衰竭、等嚴重病症。 |
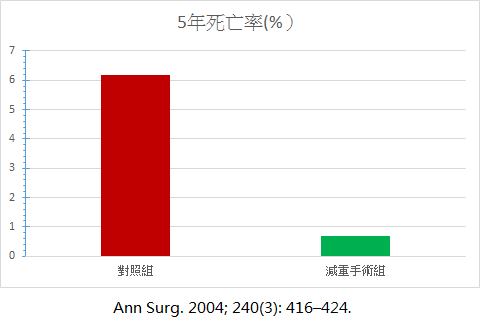
節食、運動和行為的改變肥胖患者第一線的治療方式。然而對嚴重肥胖(BMI > 35)的患者,這些保守性的治療的效果並不好,在一開始成功減重的嚴重肥胖患者,常在幾年後有90~95%的患者會復胖,要考慮接受進一步【減重手術】治療。
病態性肥胖症(Morbid Obesity)及常見減肥手術的術式:
病態性肥胖症(Morbid Obesity):
當體重超過理想體重45公斤,或BMI大於或等於35並已有因肥胖引起之合併症,或BMI超過40對健康已經形成危害時,即稱為『病態性肥胖』,應考慮外科手術治療。嘉義長庚紀念醫院減重醫療團隊秉持『微創、專業、細心、親切』的醫療服務,依據每個不同的病人、不同的生活模式、不同的肥胖相關健康問題,提供最適合您的個人減重方案,讓您夢想成真、輕鬆享瘦每一天!
減重手術可以幫助你減肥,改變消化系統幫助治療因嚴重體重問題引發健康問題的人們來減重。手術主要以下列兩種方式來達到減重的目標:
- 限制(restriction):限制胃的食物容納量,來限制您吃的熱量。
- 吸收不良(malabsorption):讓小腸縮短或繞道,讓身體減少熱量和營養物質的吸收量。
健保局減肥手術(胃隔間術- gastric partition)的給付條件如下:

- BMI ≥40kg/m2;
- BMI≥35kg/m2,合併有高危險性併發症,如:糖尿病、高血壓、呼吸暫停症候群等。
-
- 經運動及飲食控制在半年以上。
- 年齡在18~55歲間。
- 無其他內分泌疾病引起之病態肥胖。
- 無酗酒、嗑藥及其他精神疾病。
- 精神狀態健全,經精神科專科醫師會診認定無異常。
常見減肥手術的術式:
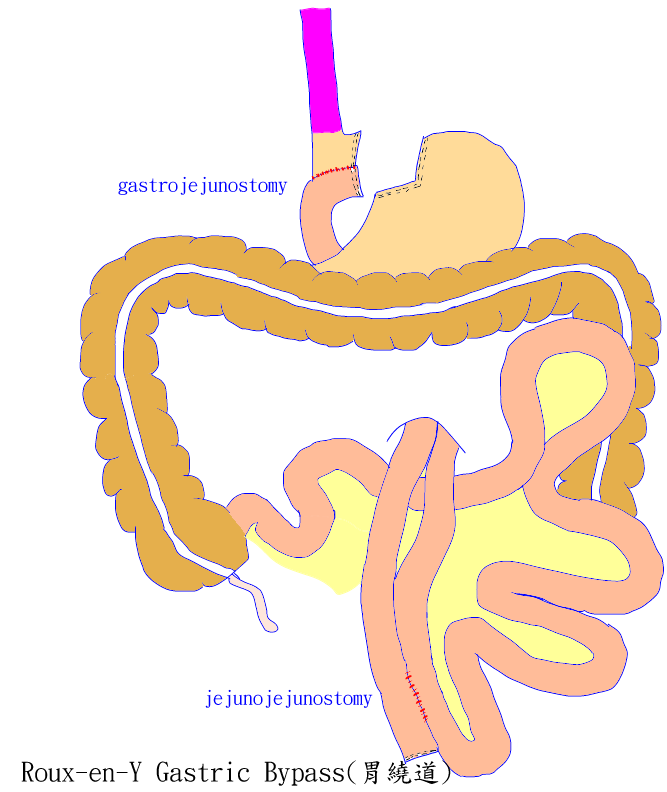
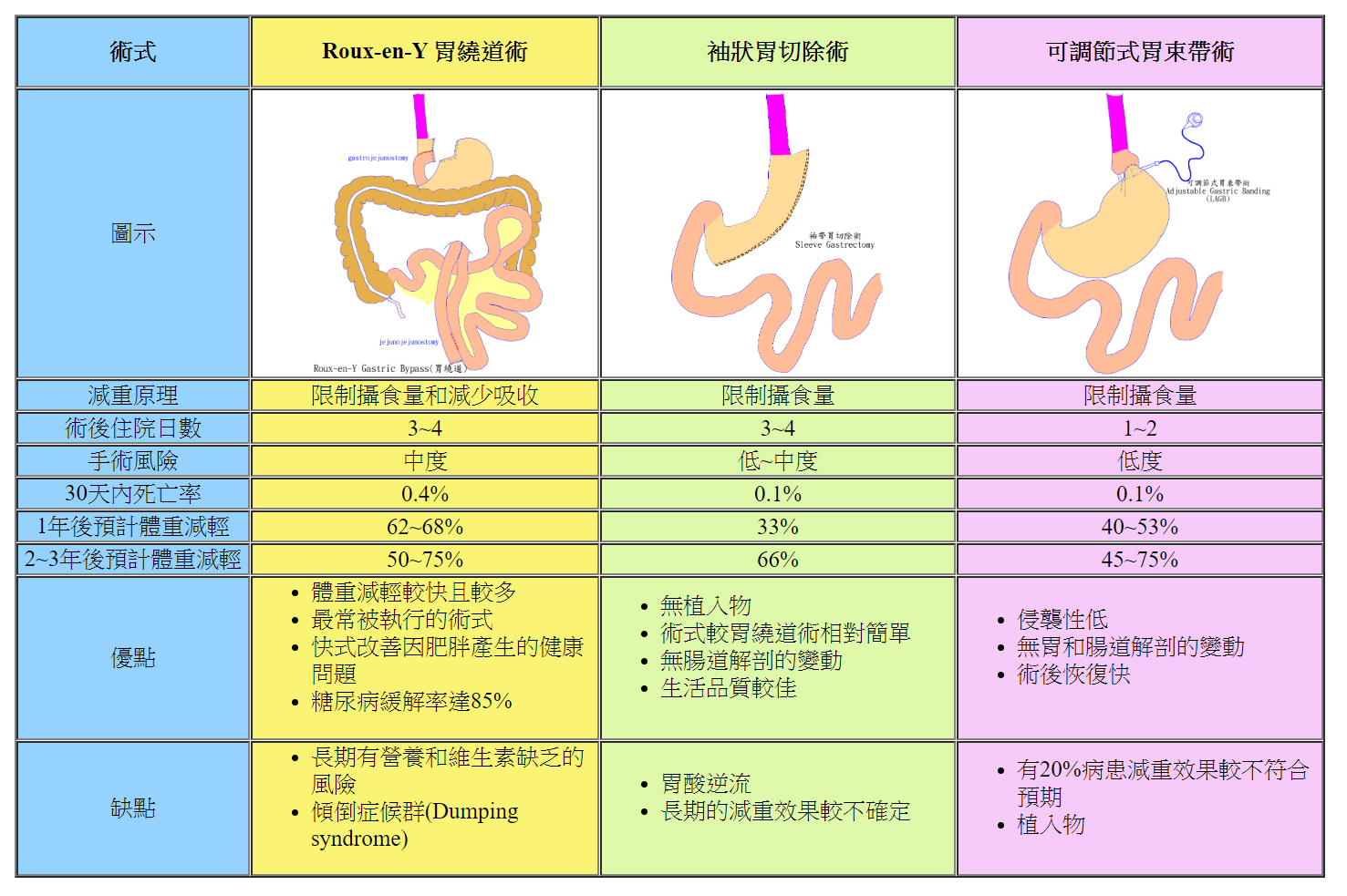
胃繞道術 (Gastric Bypass Surgery ):將胃裁成小囊(約30 ml 容積),再用空腸與其接合來重建,並繞過100~150 cm負責吸收小分子營養素的小腸。此術式不僅限制了病人的進食量,也使其吸收量減少,故減肥效果佳(可減60~80%多餘的體重)。但手術風險較高,長期容易有營養不足的情形。
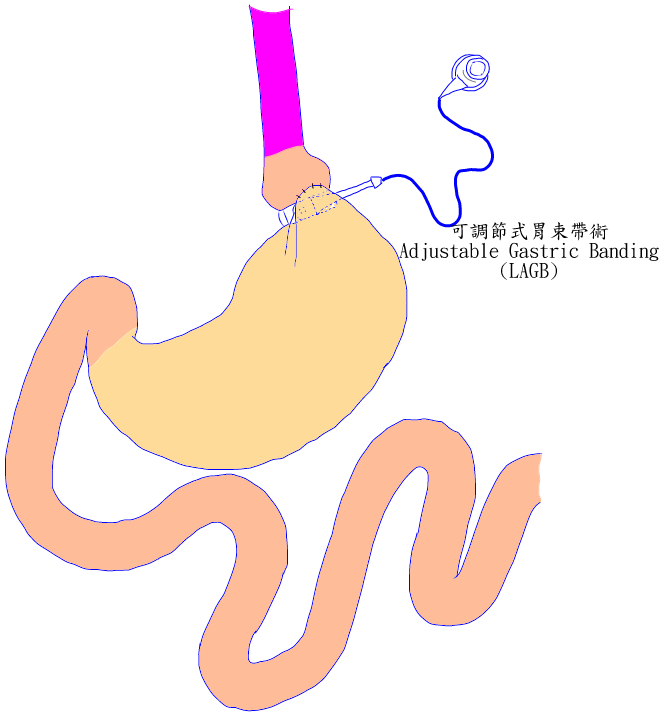
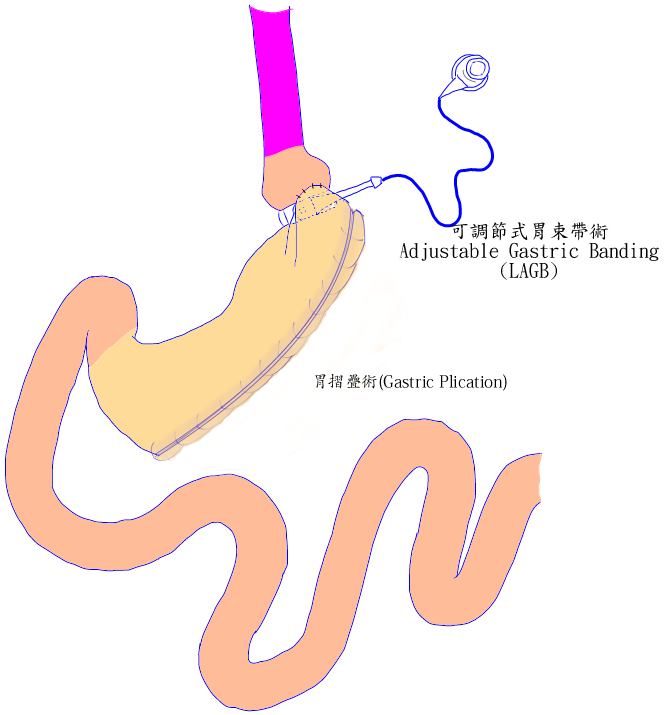
可調節式胃束帶術(Adjustable Gastric Banding Surgery):系以將矽膠製成的環形束帶套在食道-胃接口處下方,形成一小囊(約15 ml)兼可調節其出口大小,經由限制病人的進食量來達到減重的目的。
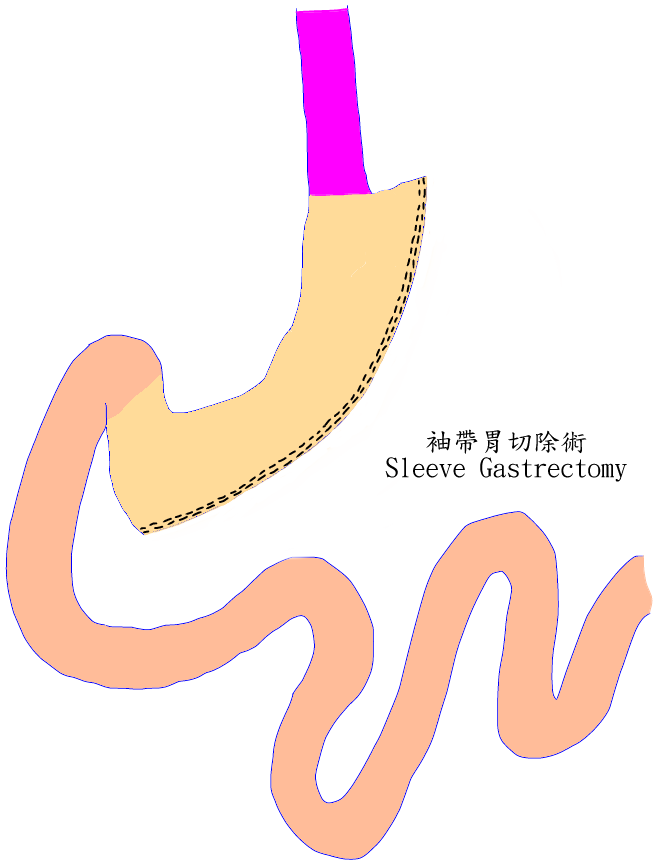
袖狀胃切除術(Sleeve Gastrectomy):系把囊狀胃切裁成香蕉形的管狀胃(約60 ~100ml容積),除可中等限制病人的限制量,兼且減少Ghrelin(一種和飢餓感相關的荷爾蒙)的產生,手術的風險相對較低,適合於不須減少太多體重、年紀大、高風險的病人的獨立手術,或超級肥胖病人第一階段減重的手術。
胃摺疊術(Gastric Plication):將胃向內摺疊縫合來減少胃的容積(↓70%),沒有切除胃,但可以得到與袖胃切除術類似的效果。
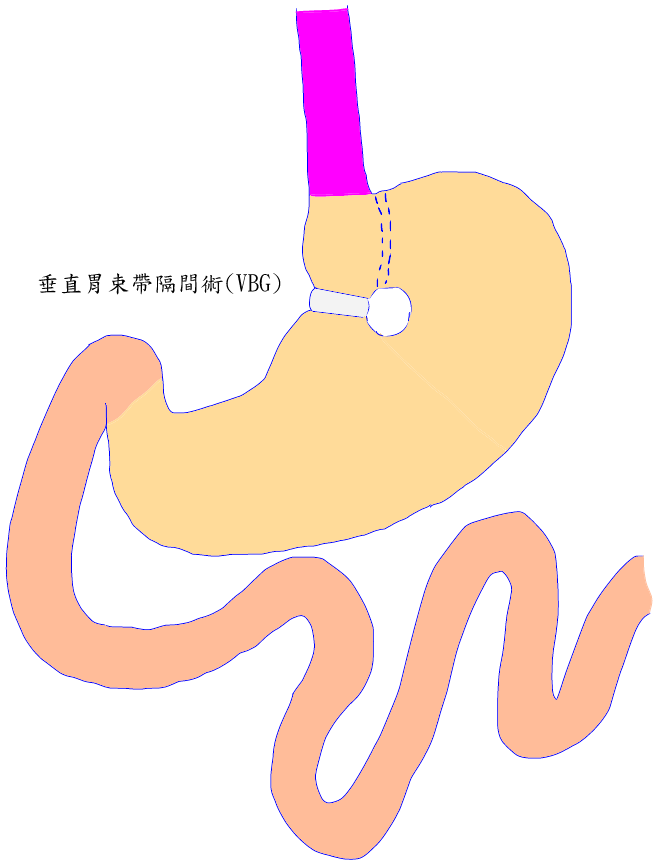
垂直胃束帶隔間術(Vertical Banded Gastroplasy):乃將胃隔出成兩個大小不等大的隔間,並在隔間之間用束帶加以限制,和食道相接的小囊容積約為50ml ,以減少病人的進食量來達到減重的目的。目前這項手術已被可調節式胃束帶術所取代,近年來鮮少實行,但為目前健保局唯一給付的減肥手術術式。
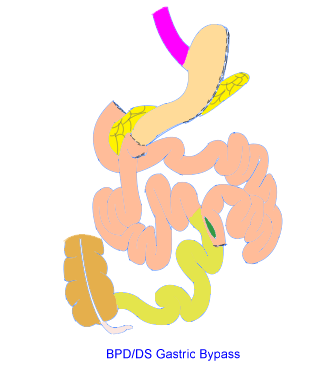
膽胰分流術合併十二指腸轉位及袖胃繞道手術(Biliopancreastic Diversion/Duodenum Switch Gastric Bypass):首先類似袖帶胃切除術將胃裁切成管狀胃,再把十二指腸截斷,把遠端空腸與胃出口相吻合(胃繞道),並繞過大部分(約3/4)負責吸收小分子營養物的小腸。
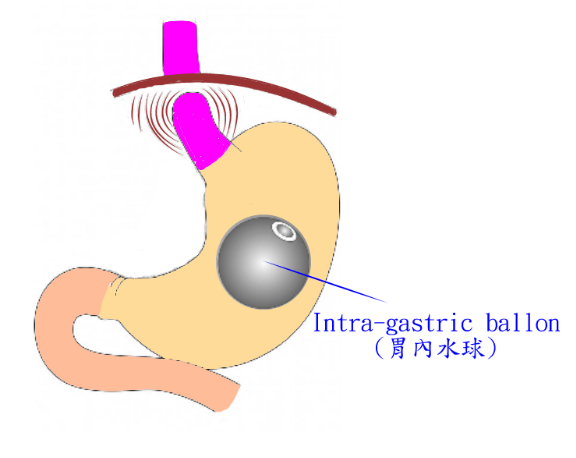
胃內水球(Intra-Gastric Ballon):是一種免開刀的減重手術,經由胃鏡將水球置入胃內,再注入生理食鹽水於水球內,讓胃的容量受限縮,而減少食物的攝食量、增加飽足感的產生,達到減重的效果。但水球置入的期限僅6個月,屬於【暫時性】的減重療法,較適用於合併多重疾病高手術風險的肥胖病人。
Roux-en-Y 胃繞道術
可調節式胃束帶術
垂直胃束帶隔間術
袖狀胃切除術
胃折疊術+可調節式胃束帶術
胃內水球
膽胰分流術合併十二指腸轉位及袖胃繞道手術-1
膽胰分流術合併十二指腸轉位及袖胃繞道手術-2
.png)
常用術式比較:
減重手術改善肥胖相關的健康問題:
| 可調節式胃束帶術 | Roux-en-Y 胃繞道術 | |
| 糖尿病 | ≥60% | 55~88% |
| 高血脂症 | ≥70% | 93.6~100% |
| 高血壓 | ≥43% | 55.6~67.8% |
| 阻塞性睡眠呼吸中止症 | ≥85% | 86.6~94.9% |
(Henry Buchwald et al. JAMA 2004; 292:1724-1737. Scott A. Cunnenn Surgery for Obesity and Related Diseases 2008; 4:S47-S55.)
手術的併發症:
許多併發症如同一般的腹部手術一樣,然而,有些是特定於減肥手術,30天的併發症發生率約7%,而致死率約0.1~0.3%。
- 感染:傷口或腹內感染
- 出血
- 疝氣:腹壁疝氣或腸疝氣(bowl internal herniation)
- 腸阻塞
- 靜脈栓塞
- 胃食道逆流
- 吻合處漏出:約佔「胃繞道」手術的2%。
- 吻合處狹窄
- 吻合處潰瘍:約10~15%
- 傾倒症候群(Dumping syndrome):較常發生於「胃繞道」手術後好吃甜食的患者,可能造成心跳加速、冒冷汗、腹痛、暈眩、等。
- 缺乏營養:
- 缺鈣、鐵質、鋅、維生素B1、維生素B12、維生素A,
- 蛋白質營養不良
- 異食症(Pica):常因缺乏鐵質,造成吃「非正常食物」的強迫症傾向,有些人可能吃紙張、黏土、冰塊、等。
手術術前須知:
如果您對醫師建議的手術術式有任何的問題,請向您的手術醫師詢問,您也可以徵詢第二醫療意見,以確保最佳的治療。每項手術都有其效益,但也具有風險和併發症,如果有任何事您不了解,您有被告知的權利和詢問問題的責任。如果您的身體狀況在手術前發生變化(如:感冒或發燒)請與您的醫師連絡。
- 術前會談和麻醉訪視。
- 填寫手術及麻醉同意書。(同意書應由病人親自簽署,但病人未滿20歲或無法親自簽署者,依醫療法規定得由其法定代理人、配偶、親屬或關係人簽署。)
- 如果您每日服用藥物,請與麻醉醫師核對在手術當天早上用藥上要如何處置。
- 除非醫師有其他指示,請自手術前的半夜12點以後開始禁食(包括開水),並請不要吸煙。
- 依病情需要,醫師將視個人情況為您安排手術前檢查:例如:心電圖、胸部X光、抽血及其他手術需要的檢查。
- 大部分的病人需要在至少手術前7日暫時停止服用中草藥、Aspirin或非固醇類抗發炎藥(例如:Ibuprofen或Naproxen)。如果您正在服用這些藥,請詢問您的手術醫師的指示。
- 如果您正在使用Coumadin (Warfarin)、Clopidogrel (Plavix) 、Enoxaparin sodium (Lovenox)或其他抗凝血藥物請儘速通知您的手術醫師。需要在醫師的指示下才能停止這些藥物。有一些病人在手術前後的時期將使用其替代的藥物。
- 大部分的胃腸道手術術前須要灌腸準備,而大腸手術則須要清腸準備。
- 某些醫療問題需要術前的會診,特別是有冠狀動脈疾病、肺部的問題、牙齒的問題、神經或肌肉衰弱、或之前有麻醉問題的病史。
- 手術前醫護人員會再次和您確定手術部位並標記。
- 手術前請洗淨預定手術的部位以減少感染的風險。
- 手術前請您換上手術衣,並自行取下手錶及身上飾物,如:髮夾、活動耳環、假牙、助聽器、隱形眼鏡、人工指甲等。
- 請不要塗指甲油或指甲彩繪。因在開刀中要利用您的指甲來監測氧氣和血液循環。
- 有時會因緊急手術或特殊原因,我們必須調整或延遲您手術的時間或日期,請您耐心等候和見諒。
- 手術中,如發現建議手術項目或範圍有所變更,若您意識清醒,會告知您並在獲得您的同意後進行變更的手術。如您意識不清或無決定能力,會告知您的法定或指定代理人、配偶、親屬或關係人並獲得同意。無前揭人員在場時,手術負責醫師為謀求病人之最大利益,得依其專業判斷為病人決定之,惟不得違反病人明示或可得推知之意思。
這是一般的手術術前須知,可應用於大部分一般外科的手術術式。如果您有其他您手術的術前準備的問題,請與您的醫療照護人員連絡。
胃繞道手術術後衛教:
胃繞道手術術後衛教:

- 胃繞道手術是目前全世界最常使用的減重之一,這項手術利用將胃縮小以及小腸繞道手術來達到減少食量與吸收不良的雙重效果,最後減少體重。
- 手術的風險與常見可能併發症包括:
- 吻合處滲漏及出血
- 靜脈血栓及肺塞
- 進食困難
- 腸阻塞
- 切口疝氣
- 傷口感染 …等
- 在住院期間,我們專業的醫療團隊們會特別注意您身體狀況的變化, 但出院回家後還是要特別留意以下的症狀:
- 傷口發紅、腫痛
- 呼吸急促、心跳加速
- 持續腹痛、嘔吐
- 發燒
- 術後的自我照顧
- 飲食方面:飲食的控制與調適是手術成敗關鍵!我們會提供營養師前衛教及後諮詢門診來給您調整飲食習慣的參考。細嚼慢嚥,低脂、 糖低脂、 糖低脂、 糖低脂、 糖高蛋白質 的食物 是重點。要記得:吃 到微脹先停下來,等不再繼續,不能吃到吐 ! 飲水方面沒有限制,應該經常小口的飲用足夠的水分。
- 術後的飲食恢復分為四階段:
- 第一階段:術後一周內,清流質飲食
- 第二階段:術後二~四周內,全流質飲食(有渣渣、稠狀的流質食物)到絞碎食物
- 第三階段:術後四~六周,軟質食物
- 第四階段:術後一~二個月後,正常飲食
- 其他特別要留意的還有:糖尿病患者血控制,通常接受手術後的血糖都會產生變化,自我血糖的監視與藥物調整十分重要。
- 所有接受手術的患者,終其一生都要盡量避免使用非類固醇類止痛藥(一般來說,就是會傷胃的止痛劑)。
- 術後還要持續在門診追蹤 減重的進度與健康情形,並且補充綜合維他命。
- 手術只是成功開始,配合飲食控制及運動才能使開刀效果持久。
最讓人擔心的吻合處滲漏風險約有 3% ,手術整體的死亡率風險大約在 1~2 %左右 ,但實際的危險 程度還是因個人身體狀況而異。
如果有以上情形,請及早回到本院門、急診就醫!
胃繞道手術術後成功的秘訣:
- 細嚼慢嚥,吃到微脹就要停止用餐
- 避免邊吃飯邊喝湯
- 蛋白質務必足量攝取,每天補充綜合維他命及鈣片
- 定期門診追蹤營養狀況
- 每天量體重及規律運動
祝您順利減重,邁向健康、無負擔的人生 !
袖狀胃切除手術術後衛教:
袖狀胃切除手術術後衛教:

- 手術的風險與常見可能併發症包括: 胃吻合處滲漏及出血 靜脈血栓及肺塞 進食困難 腸阻塞 切口疝氣 傷口感染…等。
- 手術整體的併發症率風險大約在 4.5% 左右, 左右, 死亡率小於 1% 。但實際的危險程度 還是因個人身體 狀況而異。
- 在住院期間,我們專業的醫療團隊會特別注意您您身體狀況的變化,但出院回家後還是要特別留意以下的症狀:
- 傷口發紅、腫痛
- 呼吸急促、心跳加速
- 持續腹痛、嘔吐
- 發燒、等。
- 術後的自我照顧:飲食的控制與調適是手術成敗關鍵!我們會提供營養師前衛教及後諮詢門診來給您調整飲食習慣的參考。細嚼慢嚥,低脂、糖高蛋白質物是重點。要記得:吃 到微脹先停下來,等不再繼續,不能吃到吐 ! 飲水 方面沒有限制,應該飲用足夠的水分。 術後的飲食恢復分為四階段:
- 術後一周內,清流質飲食
- 第二階段:術後二周內,全流質飲食(有渣渣、稠狀的流質食物)
- 第三階段:術後二~四周絞碎食物到軟質食物
- 第四階段:術後一~二個月,正常飲食
- 其他特別要留意的還有:糖尿病患者血控制,通常接受手術後的血糖都會產生變化,自我血糖的監視與藥物調整十分重要。
- 手術只是成功開始,配合飲食控制及運動才能使開刀效果持久。
如果有上述情形,請及早回到本院門、急診就醫!
袖狀胃切除術後成功的秘訣:
- 細嚼慢嚥,不能狼吞虎嚥
- 避免一邊吃東西一邊喝湯
- 避免高糖飲料
- 吃到微脹就要暫停, 避免吃太多。
- 每天量體重及規律運動
祝您順利減重,邁向健康、無負擔的人生 !
胃束帶手術術後衛教:
胃束帶手術術後衛教:

目前腹腔鏡胃束帶手術可說是所有 減重手術中最簡單、安全的。手術中併發症很少,幾乎無死亡 案例。但是病態性肥胖的患者本身接受麻醉及手術的風險比一 般人高得多,部分的病人在手術後需要住進外科加護病房觀察。
胃束帶長期可能發生的併發症是食道發炎、 胃囊擴張食道發炎、 胃囊擴張食道發炎、胃囊擴張食道發炎、胃囊擴張、束帶移位及束帶移位及束帶滲漏。但是,胃束帶是置放在胃的外部,沒有切除或重新吻合等永久性改變可以可以通過移除或接受其他減重手術來改善術後併發症。
對於有糖尿病的患者,相對胃繞道手術達成達成糖尿病緩解的比例較低。換句話說,胃束帶對糖尿病的治療效果比胃繞道手術不好。
手術的效益:
病人手術後需要依據進食的情況在門診接受胃束帶調整。手術一年後的減重效果約可減去 30 - 40 %多餘 的 體重。大部分而言,胃束帶的減重效果 會隨時間稍微減少,但是如果可以養成良好進食習慣和運動,五年後約可維持減少40 40 - 50% 多餘的體重。 反之,如果進食習慣不能改變也有復胖的風險。手術後的自我照顧: 手術後 如果一切順利,約二至四天即可出院。手術後必須習慣性的減少進食量,少量多餐,並且避免高熱量食物 尤其是含糖飲料,還有酒類。每次只可進食 30 -50 ㏄以內之食物,飽足感出現時,便須停止進食以免嘔吐情況發生。另外需要定期回診調節胃束帶的鬆緊度。
- 胃束帶術後飲食原則
- 第一階段:清流質飲食(術後七天內)
清澈液體,完全無渣的清流質飲食如:運動飲料、清澈果汁、米湯、魚肉清湯。
避免食物:避免酒精飲料、氣泡飲料、含咖啡因飲料。
小叮嚀 :每天補充充足水分1000 -1500 ml,若感到全身無力,可少量補充糖果。
- 第二階段:全流質到絞碎食物(術後第2~4周)
無法透過玻璃杯看穿的濃稠液體食物如:牛奶、濃湯、米漿、豆漿、果汁。逐步嘗試絞細的軟質食物,或將食物加入飲料或湯汁烹煮成粥。
避免食物:堅硬成形的食物、碳酸飲料、辛辣、刺激的食物。
小叮嚀:可使用湯匙小口用餐,若感到肚子餓,可少量補充含糖分的果汁或巧克力。
- 第三階段:軟質飲食(術後第4-6周)
絞細或切碎的固體食物加入飲料或湯汁烹煮成粥、湯麵,再逐漸轉換至軟食,如水餃、稀飯。所有的食物選擇以清淡、易消化為主。
避免食物:冰淇淋、巧克力、辛辣、刺激性、黏、脆、油炸或堅硬的食物。
小叮嚀: 蛋白質(如魚肉,奶蛋類)優先補充,每次進食到有微漲就要暫停,注意足夠的水份補充。
- 第四階段:固體食物(手術6個星期之後)
維持低脂肪高蛋白的飲食原則,儘量挑固體、成形的食物,避免過於飽食。
避免食物:高熱量液態食物、高油脂的食物、油炸及大塊食物。
小叮嚀:優先補充蛋白質,可依身體的耐受性增加纖維質,不可隨餐喝湯或飲料,注意足夠的水份補充。
祝您順利減重,邁向健康、無負擔的人生 !
- 第一階段:清流質飲食(術後七天內)
