胃癌手術 (Gastric Cancer Surgery)
胃癌手術概述:
手術為最重要的胃腫瘤局部控制手段
並藉此確定腫瘤形態及病理診斷,並可作為隨後輔助性治療(如:化學藥物治療、放射線治療、等)之依據。胃癌的手術治療一般需切除部分(或全部)胃部、周邊被侵犯的組織或器官(如:胰臟、脾臟)以及二級胃區域淋巴結廓清術(D2 dissection)。
胃癌的治療方式:
一、內視鏡手術:
內視鏡黏膜切除術(endoscopic mucosal resection, EMR) 和內視鏡黏膜下分離術 (endoscopic submucosal dissection, ESD), 主要應用於僅浸潤至黏膜層的早期胃癌,通常由胃腸科內視鏡專家進行手術。
二、部分或次全胃切除 (partial or subtotal gastrectomy):
切除遠側端的胃及十二指腸的一部分,剩下的胃在於小腸(十二指腸或空腸)吻合重建。三、全胃切除(total gastrectomy):
切除整個胃部,然後食道在於空腸吻合重建。
四、淋巴廓清術(lymph node dissection):
胃癌常合併有區域淋巴轉移,侵犯至胃壁深度至肌肉層以外者淋巴腺轉移的機率>50%,目前的標準手術為做二級(D2)的區域淋巴廓清術;而在早期胃癌其淋巴腺轉移的機率較低,並且很少會轉移至二級淋巴腺,故可僅做到一級(D1)的區域淋巴廓清術。因此,藉此淋巴擴清術可達到癌腫瘤完全切除(R0)的治療目標並且進一步確定癌症病理分期。
- 一級(D1)區域淋巴廓清術:指廓清癌腫瘤附近的淋巴腺。
- 二級(D2)區域淋巴廓清術:指不僅廓清癌腫瘤附近的淋巴腺,而且也把支配胃的大血管週遭的淋巴腺清除。
依據日本胃癌學會2010年胃癌取扱い規約第14版:
●:D1 ●:D1+ ●:D2
.png)
.png)
_above.png)
- 註1:胃癌合併食道侵潤時:D1+淋巴結擴清則再包含#110淋巴結; D2淋巴結擴清則再包含#19, #20, #110,#111。
- 註2:遠端胃癌對於#14v的淋巴結擴清仍有爭論,但在有#6淋巴腺轉移者,做D2淋巴擴清術時建議將#14v淋巴腺清除。
- 註3:#13的淋巴腺轉移視為M1(遠端轉移),但對於胃癌合併十二指腸侵潤者,做D2淋巴擴清術時#13的淋巴腺清除可視為一個選擇,以達潛在性得到根除性胃切除術的目標。
五、腹腔鏡輔助下胃切除術(Laparoscopy-assisted gastrectomy):
胃腺癌之浸潤侷限於胃黏膜層約有4%淋巴結侵犯之機率,胃腺癌之浸潤侷限於胃黏膜下層約有9%淋巴結侵犯之機率, 適合於早期胃癌(T1)和未侵犯至肌肉層以外的進行性胃癌(T2),屬於微創手術。【至於其它中、晚期胃癌,腹腔鏡手術與傳統手術的優劣比較,則仍在進行前瞻性的臨床試驗中】
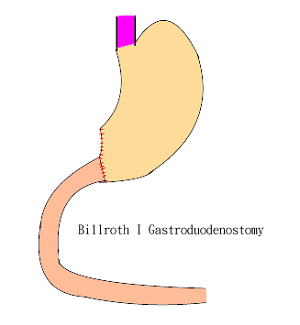
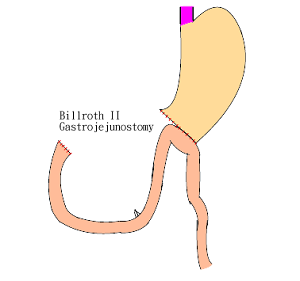
六、切除後重建術式:
次全胃切除術或部份胃切除術以後,以胃十二指腸吻合術(Billroth I)或胃空腸吻合術(Billroth Ⅱ or Roux-en-Y)之一選擇施行。胃全切除術後則以食道空腸吻合術為主,以Y形空腸吻合(Roux-en-Y)型態或空腸間置術來避免膽汁的逆流入食道。


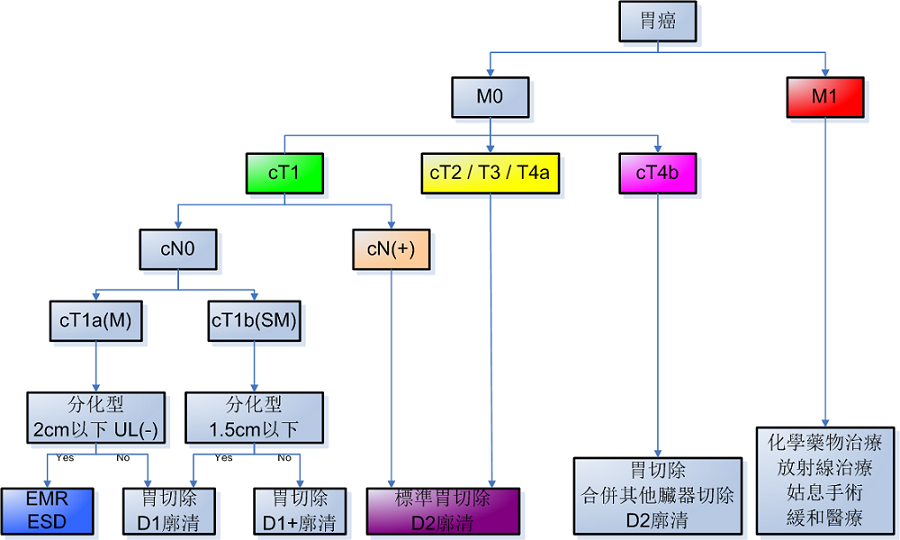
胃癌的治療(依照胃癌的進行度)
【改編自日本胃癌學會的胃癌治療指南(第3版,2010)】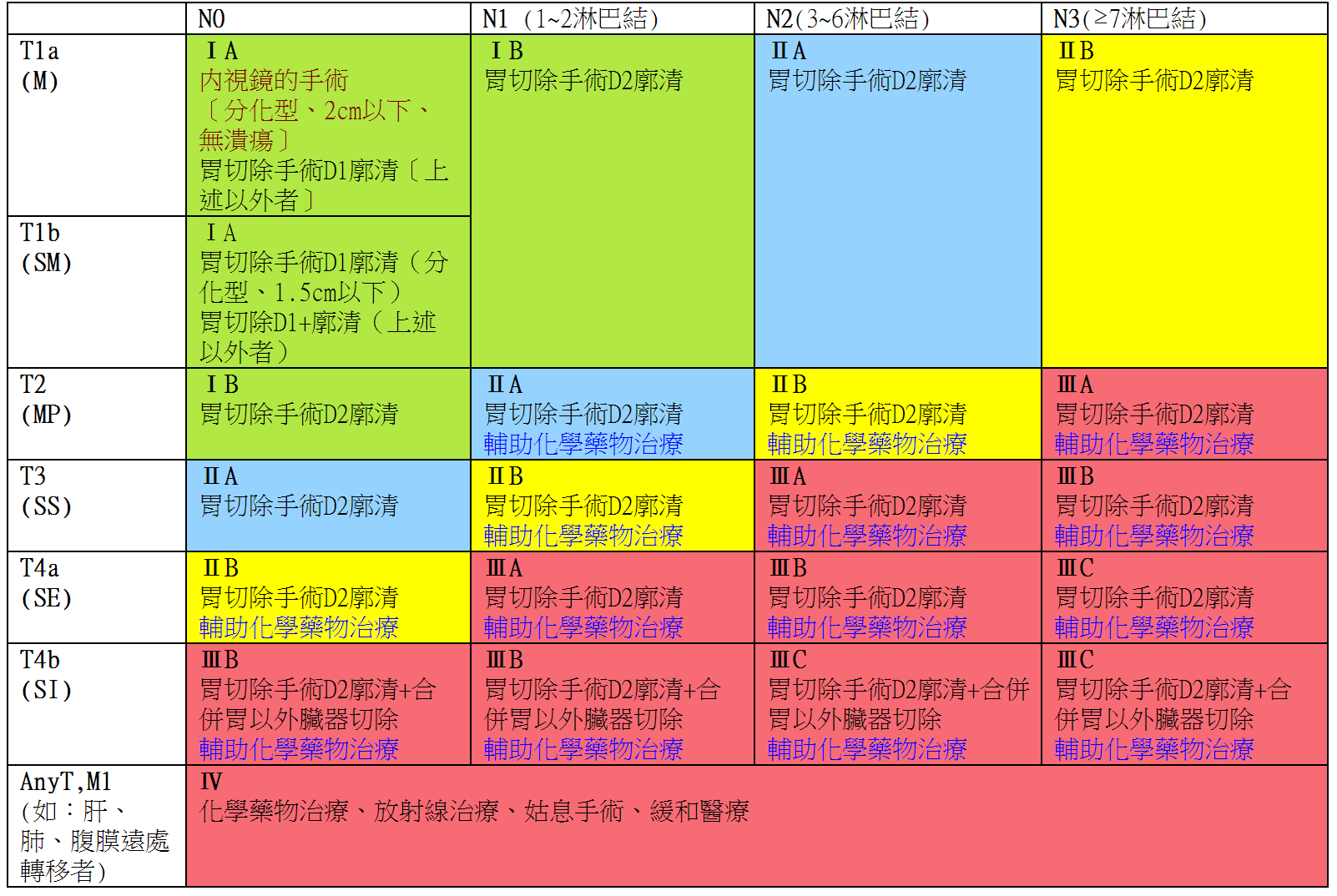
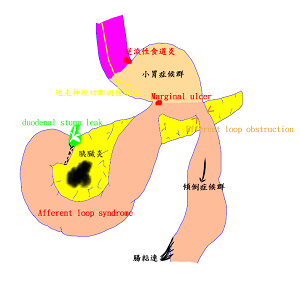
胃癌手術的併發症:
胃癌手術的併發症:
胃癌手術的總併發率約20~26%,死亡率約0.7~2.3%,併發症的發生有的與手術有關,但大部份是與病人本身原有的疾病或不良身體狀況有關(如:高齡、糖尿病、慢性肺疾患、肥胖、等)。全胃切除術明顯比次全切除術高,合併其他臟器如胰臟、脾臟的切除或合併開胸途徑者也比較高。
與手術直接相關造成的併發症:
- 出血:手術中或術後腹腔內出血、消化道出血(常位於胃的切割分離線或胃-腸道吻合處)(小於1%);
- 縫合、吻合處功能不全:常發生在術後3~4天或7~9天時,可能引發腹膜炎和敗血症(3~7%);
- 胰臟炎或胰液滲漏:(~5%);
- 腹腔內膿瘍:(3~5%);
- 傷口感染:(~4%);
- 接鄰臟器的損傷:如:胰臟、脾臟、腎上腺、大血管、橫結腸、肝臟、小腸、等。
- 腸阻塞;(~2%)
- 再次手術;(~2%)
- 對異物反應或過敏:如:綁扎血管或縫合的縫線、自動縫合釘、等。
- 其他:淋巴液腹水、胸肋膜積水、膽囊炎。
全身的影響:
- 發燒;
- 肺部的影響:手術傷口疼痛、全身麻醉、等造成肺部擴張不全、呼吸淺、痰液不易咳出,有時演變成肺炎(小於5%)
- 肝、腎功能障礙;
- 下肢靜脈栓塞、肺栓塞;
- 心臟、腦血管的偶發症:如:心肌梗塞、狹心症、心律不整、腦中風、等。
- 血液電解質失衡;
- 大腸炎;
- 併存疾病的惡化;
- 精神錯亂或譫妄。
- 其他無法預測的併發症:除上述外,個體差異、全身狀態、併存的疾患、等,皆會與已知的合併症相關連,也會產生無法預測的併發症,有時也可能導致生命的危險。
手術的長期後遺症:
手術的長期後遺症:
- 與手術傷口相關的後遺症;
- 疤痕;
- 與胃切除相關的後遺症。