阻塞性睡眠呼吸中止症候群是在成人與小孩皆常見的疾患。尤其以顱顏疾患合併有下顎後縮者,情形更為嚴重。其特徵為睡眠中反覆、暫時性、可恢復的上呼吸道阻塞。由於呼吸道反覆阻塞所引起的血中氧氣飽合度下降導致睡眠中斷,可造成日間嗜睡、倦怠、注意力不集中,長期會增加併發心血管功能異常的機會。因此,一經診斷,醫師會積極建議患者接受治療,且必須是有效的方法。
其治療方法,可以是保守療法、藥物治療、陽壓呼吸器、抑酣器或是手術治療。每種方法各有其適應症。如果,非手術的方式無法有效治療以及患者無法配合,就要考慮手術治療。
手術治療方法可以是運用電波(Radio-frequency)治療、對鼻道、下鼻胛、軟腭、懸庸垂以及舌頭等軟組織作縮減,或是藉由骨骼手術將硬體結構位置前移來帶動呼吸道軟組織,進而增加呼吸道空間。骨骼手術的方法有很多。包括下顎前移、上下顎前移、下頷舌骨肌前移以及舌骨肌肉分離及懸吊。上下顎前移術(圖一)可將舌後呼吸道擴大到極限,並且可以達到一些擴大軟顎後呼吸道的效果。
一、 臨床案例
林先生為二十八歲男性,身高168公分,體重58公斤。於2006年四月到院求診,主訴打呼、清晨醒後疲累及倦怠感。內科病史並無高血壓或心臟疾患。亦無外科手術紀錄。多項睡眠生理檢查顯示其睡眠呼吸干擾指數為每小時52.7次。其睡眠結構大多為淺層睡眠,完全沒有第四層睡眠。平均心跳每分鐘60.9次,有三度心搏過快,並沒有過慢或心室早期收縮的現象。打鼾指數每小時220.5次。睡眠中窒息(呼吸道完全阻塞)共201次,每次持續10.4~74.4秒;低息(呼吸道不完全阻塞)共79次,每次持續10~53秒。平均血氧飽和度93.2%,最低血氧飽和度81.7%。
臨床上,患者正面觀大致對稱,側面觀顯示下顎後縮之狀況。齒列為安格氏第二型咬合。側面顱測x-光片可見到後縮的下顎骨骼、安格氏第二型咬合及窄小的呼吸道。經改良式上下顎前移術治療,術後可見到側面觀、齒列咬合、軟腭後及舌後呼吸道空間都得到改善(圖二)。
術後三個月,體重52公斤。多項睡眠生理檢查顯示其睡眠呼吸干擾指數每小時4.5次。其睡眠結構:第一層睡眠佔總時間21.0%,第二層睡眠39.9%,第三層睡眠5.7%,第四層睡眠3.1%。期間,平均心跳每分鐘65.3次,有一次心搏過快,並沒有過慢或心室早期收縮的現象。呼吸道阻塞僅3次,每次持續16.6~20.4秒;部分阻塞共18次,每次持續13.5~26.7秒。平均血氧飽和度97%,最低血氧93.5%。整體檢查指數顯示明顯改善,且睡眠呼吸干擾指數回到正常範圍,手術治療成功的改善了睡眠呼吸中止的狀況。
二、 阻塞性睡眠呼吸中止症候群及其盛行率
阻塞性睡眠呼吸中止症候群不論在成人或小孩都是一個常見的疾患。臨床上可以看到在睡眠過程中出現反覆但是可回復的上呼吸道阻塞1。大約百分之五到十五的中年勞動人口有此疾患。然而,有相當多的患者並未被診斷出來2。
三、 病理生理學及臨床表徵
阻塞性睡眠呼吸中止的致病機轉與上呼吸道的狹窄有關。而呼吸道的縮減又可導因於咽喉軟組織之脂肪堆積、頭顱顏面的架構異常(例如:下顎縮小)、上呼吸道周圍軟組織(舌頭或是咽喉側壁)增大。調控每個解剖構造大小的遺傳基因也是原因之一5,9。
其病理生理學主要是由睡眠中放鬆的軟腭及舌頭貼到後咽壁造成反覆的呼吸道阻塞。隨之而來的是血中血紅素含氧濃度下降、呼吸肌持續地與阻塞的呼吸道對抗、進而因此造成患者由睡眠中驚醒。之後又再進入下一循環的睡眠與肌肉放鬆。
此一病理生理學與肥胖息息相關。肥胖患者咽喉的結構功能、中樞神經系統、中央性肥胖都與其阻塞性睡眠呼吸中止的形成發展有關。阻塞性睡眠呼吸中止疾患本身也因為睡眠剝奪、白天嗜睡、以及睡眠當中必須完成的新陳代謝被中斷,而使得患者更加重肥胖的嚴重度。如此,形成一個惡性循環12。
阻塞性睡眠呼吸中止所造成的反覆驚醒以及片片段段的睡眠可能會造成白天嗜睡以及疲倦。由於睡眠結構被中斷以及間歇性低血氧,造成白天在各種神經、精神功能以及情緒上有功能異常的現象1。在一項運用感官功能及神經影像所作的研究中發現,大腦前額葉皮質所產生的破壞有可能是阻塞性睡眠呼吸中止症候群患者產生認知功能異常的病源所在。最常見的異常包含了工作執行能力異常、注意力不集中、憂鬱、以及可能產生的焦慮。在兒童則可能產生過動症。白天嗜睡則會導致汽車事故以及工作意外事件發生率明顯上升。
阻塞性睡眠呼吸中止造成白晝與夜間交感神經系統活力增加,這會導致許多心臟血管系統的後遺症,包含了高血壓(全身性或是肺性高血壓),心律不整,心肌梗塞,心臟衰竭以及中風5,6,7。 許多關於阻塞性睡眠呼吸中止症候群的研究都顯示與心肺疾患有強烈關聯性。也有很多研究描述了阻塞性睡眠呼吸中止症候群的生理路徑對於心臟血管系統所產生的強烈衝擊3。
越來越多證據支持,阻塞性睡眠呼吸中止症候群會造成心房颤動。
儘管阻塞性睡眠呼吸中止症候群患者產生心房颤動的比例並不高,卻已經高於一般人。從另一個角度看,有心房颤動的患者至少有32% 到49%之高的比例合併有阻塞性睡眠呼吸中止症候群。雖然因為心房颤動的母群體及不同阻塞性睡眠呼吸中止症候群的診斷標準差異而產生不同比例數值,但其相關性事明顯易見的。數據顯示,在心房颤動的危險群中,阻塞性睡眠呼吸中止會增加心房颤動發生的機會及其頻率4。
阻塞性睡眠呼吸中止症候群患者的缺血性心臟病的相對危險是一般人的1.2到6.9倍之高。有35%到40%的缺血性心臟病患者,其睡眠呼吸干擾指數高於10以上。23.8%的阻塞性睡眠呼吸中止症候群患者,患有缺血性心臟病14。阻塞性睡眠呼吸中止症候群與中風以及暫時缺血性腦中風有相關11。
四、 診斷
診斷的標準依據是多項生理睡眠檢查(polysomnogrphy)7。呼吸停止10秒或以上稱為窒息(呼吸道完全阻塞)。呼吸變淺30%持續10秒或以上並且合併血氧濃度降低3%或以上稱為低息(呼吸道不完全阻塞)。每小時平均窒息低息次數總合稱為窒息低息指數(AHI: apnea-hypopnea index)又稱睡眠呼吸干擾指數。
睡眠檢查依據窒息低息指數決定嚴重度:(血氧飽和度)
| 輕度 | 中度 | 重度 |
|---|---|---|
| 窒息低息指數 5 到 14 血氧飽和度 86% 或以上 |
窒息低息指數 15 到30 血氧飽和度 80 - 85% |
窒息低息指數 高於 30 血氧飽和度 79% 或以下 |
五、 治療依據
嚴重度以及治療的需要性必須基於以下三項標準: 1) 日間嗜睡 2) 呼吸異常的程度 3) 有無心臟血管併發症13。
六、 治療方法
治療可以是保守療法、藥物治療、或手術治療。首要治療項目在於肥胖。治療肥胖可以使阻塞性睡眠呼吸中止症候群獲得明顯改善。降低體重的10%可以使窒息指數降低26% 12。
連續性陽壓呼吸治療可以使認知及情緒功能異常獲得逆轉。然而,在某些患者會有持續殘存的功能缺陷。 除非有效的治療,這個持續性的缺陷可能會升高大腦細微壞損的可能性1。
傳統上運用手術來修改阻塞性睡眠呼吸中止症候群患者的上呼吸道的方法包括鼻中膈重建、鼻重建、扁桃腺切除以及氣管切開術15。雖然氣管切開術可以很成功的去除阻塞性睡眠呼吸中止的問題,但對患者的心理及社交生活卻也有明顯的負面影響。而扁桃腺切除的高失敗率致使許多新的手術方法的發展。
手術切除軟組織的方法包含有懸庸垂軟腭咽喉整形術 (UPPP:uvulopalatopharyngoplasty)16、雷射懸庸垂軟腭整形術 (LAUP:laser-assisted uvulopalatoplasty) 17、雷射舌中線切除術(LMG: laser midline glossectomy)18,19, 以及使用微波(Radiofrequency)處理軟腭及舌根20,21。 這些手術統稱為睡眠。整形術(somnoplaty)。
藉著骨骼移動來間接影響軟組織位置的手術有下顎前移術(MA:mandibular advancement)22、上顎及下顎前移術(MMA:maxillomandibular advancement) 23、下頦舌骨肌前移術(GA:genioglossal advancement)24, 以及舌骨肌切開及舌骨懸吊術(HM:hyoid myotomy and suspension)25。
上顎及下顎前移術(MMA)可以提供舌後呼吸道最大擴張,同時也可某種程度上擴張軟腭後呼吸道。運用勒福氏一型上顎截骨術(LeFort I maxillary osteotomy)合併下顎骨矢狀劈開術(sagittal-split mandibular osteotomies)同時將上下顎前移(圖一)。 阻塞性睡眠呼吸中止常需要下顎大量前移才能治療成功,這個術式讓下顎得以最大極限的量前移26。 手術的結果在特定的上下顎較後縮、頭顱側面觀呈現凸狀、以及舌後呼吸道較小的患者可能有較高的比率對治療有反應。 一般將窒息低息指數下降50% 到低於每小時20 以下定為治療有反應。在另一個對一系列共七位患有嚴重上下顎後縮以及咬合不正的阻塞性睡眠呼吸中止患者所作的研究,上下顎前移術作為第一線治療的反應率高達百分之百27。 然而,在另一個系列患者,術前窒息低息指數較嚴重(平均63),且有不定程度的肥胖,其以上下顎前移作為第一線治療,不合併軟腭及舌頭手術的反應率則只有40%。若至少合併一項軟腭或舌頭手術,則可以提升反應率到 78%28。
改良式上下顎前移術適用於亞洲的阻塞性睡眠呼吸中止患者29。運用合併拔牙以及上下顎前部截骨術(anterior subapical osteotomies)的手術設計, 可以在不影響患者顏面外觀太多的情形之下得到較大的上下顎前進量。在一項十一個患者的研究當中,多項生理睡眠檢查(polysomnogrphy)顯示手術結果相當有效。
七、 結論
上下顎前移術在成人阻塞性睡眠呼吸中止症候群的治療是相當有效的。合併軟腭或舌頭手術可以增加其術後效果。運用改良式上下顎前移術及前部截骨術的手術設計可以在不影響患者顏面外觀太多的情形之下得到較大的上下顎前進量,並在適合的患者身上可得到良好療效。
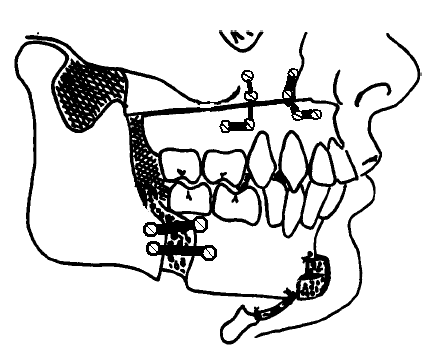
圖一 上下顎前移術運用勒福氏第一型上顎切骨術及下顎骨矢狀劈開術將上顎及下顎同時前移。
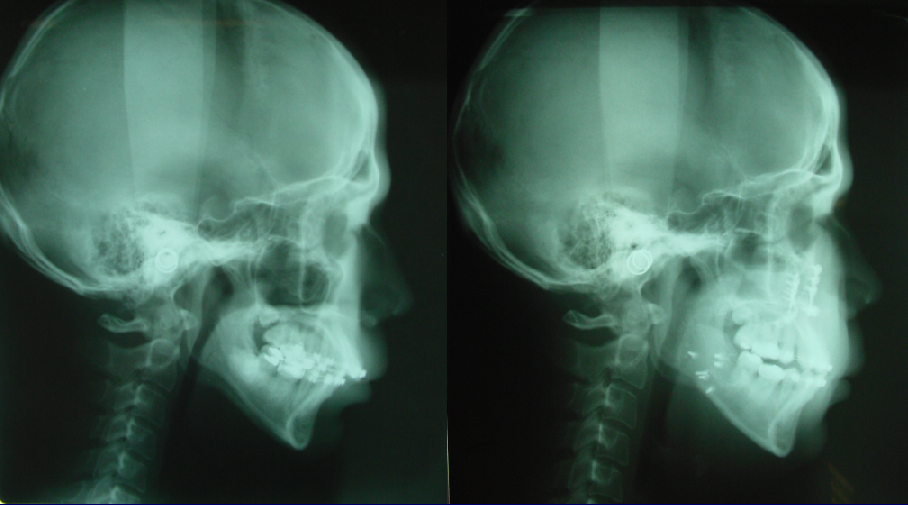
圖二 改良型上下顎前移術前術後之側面顱測X-光影像變化。可見到齒列咬合、側面觀以及呼吸道之改善。
- El-Ad B. Lavie P. Effect of sleep apnea on cognition and mood. International Review of Psychiatry. 17(4):277- 82, 2005 Aug.
- Stierer T. Punjabi NM. Demographics and diagnosis of obstructive sleep apnea. Anesthesiology Clinics of North America. 23(3):405-20, v, 2005 Sep.
- Caples SM. Kara T. Somers VK. Cardiopulmonary consequences of obstructive sleep apnea. Seminars in Respiratory & Critical Care Medicine. 26(1):25-32, 2005 Feb.
- Gami AS. Friedman PA. Chung MK. Caples SM. Somers VK. Therapy Insight: interactions between atrial fibrillation and obstructive sleep apnea. Nature Clinical Practice Cardiovascular Medicine. 2(3):145-9, 2005 Mar.
- Schwab RJ. Genetic determinants of upper airway structures that predispose to obstructive sleep apnea. Respiratory Physiology & neurobiology. 147(2-3):289-98, 2005 Jul 28.
- Collop NA. Obstructive sleep apnea syndromes. Seminars in Respiratory & Critical Care Medicine. 26(1):13- 24, 2005 Feb
- Simon R. Tschopp JM. Obstructive sleep apnoea syndrome. Revue Medicale Suisse. 1(23):1556-60, 2005 Jun 8.
- Carswell JJ. Koenig SM. Obstructive sleep apnea: Part I. Pathophysiology, diagnosis, and medical management. Journal of Long-Term Effects of Medical Implants. 14(3):167-76, 2004.
- Hamilton GS. Solin P. Naughton MT. Obstructive sleep apnoea and cardiovascular disease. Internal Medicine Journal. 34(7):420-6, 2004 Jul.
- Salvador J. Iriarte J. Silva C. Gomez Ambrosi J. Diez Caballero A. Fruhbeck G. The obstructive sleep apnoea syndrome in obesity: a conspirator in the shadow. Revista de Medicina de la Universidad de Navarra. 48(2):55-62, 2004 Apr-Jun.
- Parish JM. Somers VK. Obstructive sleep apnea and cardiovascular disease. Mayo Clinic Proceedings. 79(8):1036-46, 2004 Aug.
- Gami AS. Caples SM. Somers VK. Obesity and obstructive sleep apnea. Endocrinology & Metabolism Clinics of North America. 32(4):869-94, 2003 Dec.
- Koehler U. Becker HF. Gross V. Reinke C. Penzel T. Schafer H. Vogelmeier C. Why is obstructive sleep apnea (OSA) a cardiovascular risk factor? Zeitschrift fur Kardiologie. 92(12):977-84, 2003 Dec.
- Maekawa M. Shiomi T. Sleep apnea syndrome (SAS) and ischemic heart disease (IHD). Nippon Rinsho - Japanese Journal of Clinical Medicine. 58(8):1702-6, 2000 Aug
- Sher AE, Schechtman KB, Piccirillo JF: The efficacy of surgeical modification of the upper airway in adults with obstructive sleep apnea syndrome. Sleep 19: 156-177, 1996
- FujitaS, Conway W, Zorick F, et al: Surgical correction of anatomical abnormalities in obstructive sleep apnea syndrome: uvulopalatopharyngoplasty. Otolaryngol Head Neck Surg 89: 932-934, 1981
- Kamami Y-V: Out-patient treatment of sleep apnea syndrome with CO2 laser: laser-assisted UPPP. J Otolaryngolo 23: 395-399, 2994
- Fujita S, Woodson BT, Clark JK, et al: Laser midline glossectomy as a treatment for obstructive sleep apnea. Laryngoscope 101:805-809, 1991
- Woodson BT, FujutaS: Clinical experience with lingualplasty as part of the treatment for obstructive sleep apnea. Otolaryngol Head Neck Surg 107: 40-48, 1992
- Powell NB. Riley RW. Troell RJ. Et al: Radiofrequency volumetric reduction of the tongue: a porcine pilot study for the treatment of obstructive sleep apnea syndrome. Chest 111: 1348-1355, 1997
- Powell NB, Riley RW, Trell RJ, et al: Radiofrquency vometric reduction of the palate in subjects with sleep-disordered breathing. Chest 113: 1163-1174, 1988
- Kuo PC, West RA, Bloomquist DS, et al: The effect of mandibular osteotomy in three patients with hypersomnia sleep apnea. Oral Surg Oral Med Oral Pathol 48: 385-392, 1979
- Riley RW, Powell NB, Guilleminault C: Maxillofacial surgery and nasal CPAP. A comparison of treatment for obstructive sleep apnea syndrome. Chest 98: 1421-1425, 1990
- Riley RW, Powee NB, Guilleminault C: Obstructive sleep apnea and hyoid myotomy suspension for obstructive sleep apnea: a review of 55 patients. J Oral Maxillofac Surg 47:159-164, 1989
- Riley RW, Powell NB, Guilleminault C: Obstructive sleep apnea and the hyoid. A revised surgical procedure. Otolaryngol Head Neck Surg 111: 717-721, 1994
- Sher AE. Surgical management of obstructive sleep apnea. Progress in Cardiovascular Disease 41(5): 387-396, 1999
- Riley RW, Powell NB, Guilleminault C: Obstructive sleep apnea syndrome: a review of 306 consecutively treated surgical patients. Otolaryngolo Head Neck Surg 108:117-125, 1993
- Waite PD, Wooten V, Lachner J, etal: Maxillomandibular advancement surgery in 23 patients with obstructive sleep apnea syndrome. J Oral Maxillofac Surg 47: 1256-1261, 1989
- Goh YH. Lim KA. Modified maxillomandibular advancement for the treatment of obstructive sleep apnea: a preliminary report. Laryngoscope. 113(9):1577-82, 2003 Sep