肝癌手術 (Liver Cancer Surgery)
肝癌手術概述:
由於肝臟本身的血流相當豐富,加上肝臟腫瘤患者多半合併有肝機能不全及凝血功能的異常,所以肝臟手術是一較大且較高危險性的手術。目前對於肝功能較佳者且為單一腫瘤的肝癌患者,手術切除是主要優先考慮的治療方法,提供肝癌病人治癒、長期存活的希望。但是目前肝細胞癌(簡稱肝癌)診斷時約只有~20%的病人可以接受手術治療,因此早期診斷、早期治療為肝癌治療成功的不二法門。
對於末期肝病且其肝癌腫瘤未遠處轉移的病患而言,另外的手術治療方法—帶來一線治療的希望。
依據巴塞隆納(BCLC)肝癌分期的治療準則:
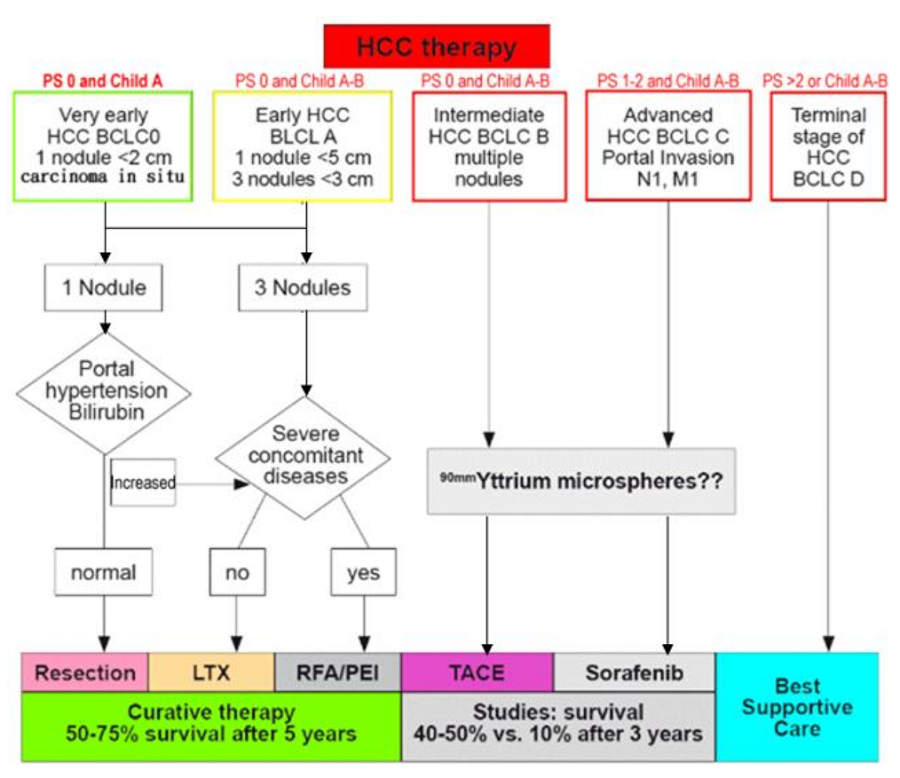
(改編自Bruix J, Lloet JM. Lancet. 2009;373(9664):614-616及Mauss, Berg, Rockstoh, et al. Hepatology, A Clinical Textbook, 2012 edition:338-348)
手術前肝功能的評估:
手術前肝功能的評估:
術前精確肝功能的評估,為選擇合適手術的病人和適當的術式的重要參考,以減少手術的風險。
- Child-Pugh分類法:目前世界上最廣泛使用
| 1分 | 2分 | 3分 | |
|---|---|---|---|
| 腹水 | 無 | 容易控制 | 難控制 |
| 總膽紅素(mg/dl) | <2 | 2-3 | >3 |
| 白蛋白(g/dl) | >3.5 | 2.8-3.5 | <2.8 |
凝血酶原時間延長(s) (INR) |
<4 (<1.7) |
4-6 (1.7-2.2) |
>6 (>2.2) |
| 腦病變 | 無 | 1,2級 | 3,4級 |
-
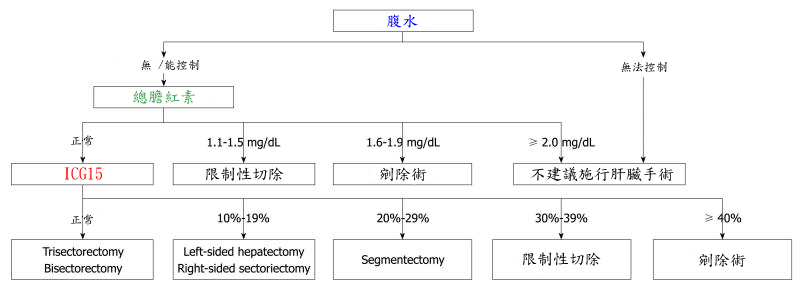
吲哚(靛)氰綠【indocyanine green (ICG)】清除率: 雖Child-Pugh分類把肝功能做很好的分級,然而它無法決定肝臟實質可被安全地切除的量。故進一步檢測ICG清除率來估計動態的肝功能保存。如ICG15分鐘的滯留率<10%可做大範圍的肝葉切除手術,而若>30%則僅能進行限制性的切除手術,以減少術後發生肝臟衰竭的機會。
- 末期肝病評分模型[MELD (Model for End-Stage Liver Disease) score]:(≥18歲的病人)
總分:5~6為Child A; 7~9為Child B; ≥10為Child C
(改編自H. Imamura, M. Makuuchi, etc. Arch Surg. 2003;138:1198-1206)
=[0.957×ln[肌酸酐]+0.378×ln[膽紅素]+1.12×ln(INR)+0.643]×10
【若為洗腎患者,肌酸酐(Creatinine)值則自動設定為4】
血液透析
(Hemodialysis)
|
肌酸酐(Creatinine
)mg/dl
|
膽紅素(Bilirubin)mg/dl
|
INR
|
MELD Score評分
|
MELD Score<9分:可做大範圍的肝葉切除手術;
9-10分:僅能進行限制性的切除手術;
>10分:術後肝衰竭的機會>15%
- 肝臟體積測量: 藉由肝臟體積及肝實質切除率的精確測量,並結合肝臟儲備功能的量化評估,對於合理選擇手術方式和確定肝臟切除的安全限量,具有重要參考價值。
| 肝臟狀態 | ICG15 (%) |
剩餘肝臟比率的安全限量 (sFLR ; aFLR) |
| 正常肝臟 | <10 | ≥20~30% |
| 肝硬化(Child A) | <10 | ≥40% |
| 10-19 | ≥60% | |
| 20-29 | ≥80% |
Reference: 1. Hepatobiliary Surg Nutr 2014;3(5):303-12.; 2. N Eng J Med 2007;356:1545-59.; 3. Chinese Journal of Digestive Surgery 2011;10(1):20-25; 4. Hepatology 1995;21(5):1317-21.
肝癌手術治療:
肝癌的手術治療:
依據肝機能的狀態(如:Child's A, B, C分級,ICG15,MELD score)、肝癌腫瘤的顆數、肝癌腫瘤的大小、癌症分期、年齡、等因素,在醫療團隊專家的共同充分討論和尊重病人選擇權的決定下,擬定出為每位病人「量身訂製」的治療計劃,以獲得最佳的療效。
肝癌手術接受肝臟手術常見的禁忌症包括:
- 腫瘤合併肝臟以外的器官轉移。
- 肝臟兩葉多發性腫瘤者。
- 肝機能嚴重不良。
- 病人身心健康狀態明顯欠佳者
- 腫瘤侵襲到肝門脈主幹或兩側分支
- 肝門脈主幹或兩側分支有腫瘤栓子(tumor thrombosis)
腹腔鏡肝臟切除術:
屬於隨著腹腔鏡微創手術的技術與設備不斷的進步,高階的腹腔鏡肝臟切除術其可行性、安全性已得到證實,正逐步在各大醫學中心發展,現在常見的適應症如下:
- 肝臟良性病變:如:肝內膽管結石、症狀性血管瘤、症狀性局部結節增生、腺瘤、症狀性肝囊腫、等。
- 肝臟惡性腫瘤:包括原發性肝癌和轉移性腫瘤(如:大腸癌併肝臟轉移)
- 活體肝臟捐贈者的肝葉切除。
※①腫瘤<5公分;②位於Ⅱ、Ⅲ、Ⅳb、Ⅴ、Ⅵ分段病兆的局部肝切除;③左外側葉、左葉、和右葉的解剖性肝切除,為目前進行腹腔鏡肝臟切除術較佳的適應症。
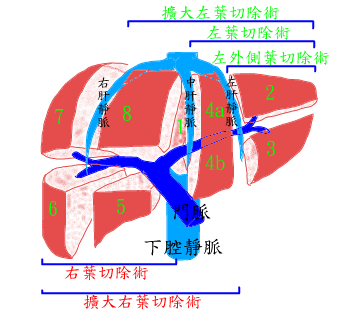
隨著外科技術和設備的改進,術前肝臟功能保留(hepatic functional reserve)更精確的評估,術中超音波的運用,術中間歇性的入肝血流阻斷以減少出血,術前選擇性門靜脈栓塞的應用,醫療照護的改善,提升了病人可以接受手術切除的機會,並降低了手術致死率。
- 目前的手術致死率約為1~5%,最主要原因為術後的肝臟衰竭。
- 造成術後肝臟衰竭的主要原因:剩餘肝功能不足,術中出血後的大量輸血,或術後的感染併發症、等。
- 術後5年的平均存活率約50%。
手術的併發症:
手術的併發症:
肝臟手術是一較大的手術,手術前因病人本身肝臟功能的缺損(肝硬化、脂肪肝等),手術中及手術後仍可能發生一些併發症,包括:
- 肝臟衰竭:< s5%。
- 肋膜積水:10~20%。
- 腹水:~5%。
- 腹腔內感染:10~15%
- 膽汁溢漏:5~10%。
- 傷口感染或癒合不良:~5%
- 手術中或術後大量出血:5%。
- 上消化道出血:~5%。
- 肺炎:~5%
- ☆腎臟衰竭、、、等。
【肝腫瘤手術切除治療後,很多病人仍會有腫瘤復發情形(約2/3的病人),必須定期追蹤和適當治療。】