腸缺血疾病 (Ischemic Bowel Disease)
腸缺血疾病:
醫學上造成生命脅迫的2個AMI急症,一是眾人皆知的急性心肌梗塞(Acute Myocardical Infarction)的AMI的內科心臟急症,而另一AMI則是這裡要描述的腸缺血疾病,即急性腸繫膜缺血(Acute Mesenteric Ischemia)為外科腹部急症,俗稱「腸中風」。
胃腸道的血液供應主要來自三大動脈系統,接受25~35%心在輸出的血量。
- 腹腔幹動脈(Celiac trunk artery):主要供應胃、十二指腸、肝臟、胰臟和脾臟、等器官。
- 上腸繫膜動脈(Superior mesenteric artery, SMA):主要供應全部的小腸(含:十二指腸、空腸、廻腸)、升結腸和前1/3的橫結腸。
- 下腸繫膜動脈(Inferior mesenteric artery, IMA):主要供應後2/3的橫結腸、降結腸、乙狀結腸和直腸的上半部。
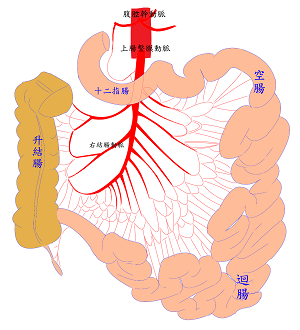
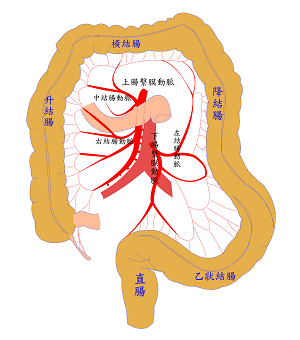
AMI依照病因的不同主要分成四大類:
- 動脈栓塞 (Arterial embolism):(50%)大部分的AMI,心臟起源的栓子(emboli)特別容易跑到上腸繫膜動脈,主因為它的管徑相對較粗且與腹主動脈的夾角較小。而栓子容易卡在距離上腸繫膜動脈源頭3~10公分的地方,約1/3病人之前曾有其他栓塞的病史。症狀的發生通常很突然且快速變化的劇烈腹痛,有時伴隨腹瀉±血便,接受手術時,由腸子缺血的分布的區域,可得知上腸繫膜動脈的診斷,進行進一步的治療。
- 動脈血栓(Arterial thrombosis):(20~25%)幾乎都發生在慢性嚴重動脈粥狀硬化的病人,最常見的發生位置在上腸繫膜動脈的源頭附近,發生阻塞時其腸子受影響的範圍常大於上述動脈栓塞者,致死率高達70~100%。
- 靜脈血栓(Venous thrombosis):(5~10%)較常發生於有凝血疾病、腹內癌症、腹內感染或胰臟炎的病人,其預後在AMI中算是較好的,死亡率約30~40%。
- 非阻塞性腸繫膜缺血(Non-occlusive mesenteric ischemia):(20%)因低血容、心輸出量降低、低血壓或血管收縮劑的影響,造成內臟血流的降低,常發生在接受過心心臟血管手術或腹部大手術術後的重症病人,所以其死亡率接近100%。
常見的症狀:
大部分的病人常有心臟病(心肌梗塞、心辦膜疾病)、心律不整、動脈粥狀硬化、梗塞或腦中風的病史。在症狀的初期表現劇烈腹部疼痛,而在臨床的檢驗或檢查卻正常或些許異常而已,不成比例。理學檢查無法區分出到底是腸缺血或已腸梗塞壞死。腸梗阻(ileus)、腹膜炎、胰臟炎和胃腸道出血的合併症也可能掩蓋住AMI的初期症候的呈現。但隨著疾病的進展,病人可能表現廣泛的腹膜炎、腹壁肌肉僵硬、發燒、休克、血便、意識不清、敗血症、等嚴重的病徵,此時缺血的的腸子幾乎都已壞死,所以,AMI為致命的腹部急症,除不易早期診斷以打通受阻塞的血管,而且病人常合併許多的慢性疾病,雖近幾十年來醫療已顯著的進步,但成AMI的致死率高還是居高不降,高達60~80%,令人沮喪。
檢查:
- 腹部X光:疾病早期的腹部X光,通常無特別的異常發現。常若在X光上出現腸梗阻(ileus)或腸壁增厚的情況,腸子70%已壞死了。
- 腹部電腦斷層掃描:可出現腸壁增厚、脹大、積氣(pneumatosi)或腸繫膜靜脈或門脈積、腹水的現象,其診斷AMI的正確率也僅65~70%的準確率。但其在診斷因靜脈栓塞引起的AMI其正確率達90%以上,對於已壞死小腸也有很好的診斷率,也可排除其它的腹部急症。
- 腸繫膜動脈攝影術(Mesenteric angiography):為診斷AMI的黃金標準,亦可區分其病因,定位阻塞的位置。對早期AMI病人可施打血栓溶解劑治療。
- 大腸內視鏡:對於懷疑結腸缺血的病人,若疾病穩定,可在症狀發生的24~48內做大腸內視鏡檢查,檢視大腸大受傷情況,決定進一步治療的策略。
治療:
- 手術治療:常需二階段手術
- 第一階段:切除壞死的腸子,打通受阻塞的血管(血栓截除術)±血管繞道手術,拯救瀕死的缺血腸子,清除腹內的污染,然後至加護病房矯治拜血症及其他生理、酸血症、電解質、等的異常。
- 第二階段手術(Second look operation):一般在24~48小時後待病況稍穩定,再次進行手術,如有繼續壞死的腸子則再予以切除,並吻合腸道或拉腸造口於腹部體表。
若為上腸繫膜動脈近端的阻塞,常造成大量腸子受殃,需切除大量的腸子,會造成「短腸症」的長期後遺症。