![]() 耳鼻喉部住院醫師訓練計畫
耳鼻喉部住院醫師訓練計畫
編輯:李立昂 醫師
![]() 壹.訓練目標
壹.訓練目標
依行政院衛生署公告之專科醫師訓練醫院認定標準、專科醫師訓練課程綱要、基準與相關規範,本院耳鼻喉部為台灣耳鼻喉科醫學會通過之耳鼻喉科專科訓練中心。其主要訓練目標為培養具有高度專業能力以及全人關懷信念之耳鼻喉專科醫師;為達成此一目標,本科在臨床照護、醫學教育、和學術研究三個領域皆投入相當之人力以及物力,以期在此接受訓練的醫師都能依照以下規劃,達成ACGME六大核心能力要求之目標。
內容:
一、傳授完整與優質的專業醫學知識(Medical knowledge):為使住院醫師能更理解與應用生物、心理、社會、種族、文化等與健康相關知識,並懂得運用專業相關的基礎與臨床醫學知識處理、分析與研究病人問題。
二、增強臨床照護病人能力(Patient care):為使每位住院醫師至耳鼻喉科訓練時均能展現愛心、關懷與同理心,並可提供病患適切有效的照護,以解決病患之健康問題。
三、訓練良好的人際關係及溝通技巧(Interpersonal and communication skills):提昇住院醫師良好的人際關係與溝通技能以便與病人、家屬、同儕及醫療進行資訊交換與溝通,建立團隊合作及良好的傾聽、表達與同理心
四、培養優質的專業精神及倫理(Professionalism): 訓練住院醫師能展現負責任、尊重、紀律、與愛心之專業態度,堅守醫學倫理原則及對各種病人能包容跨文化間差異;對病人年齡、性別、種族、宗教差異具一定的理解與敏感度。
五、適應制度與體系下之醫療工作(System-based practice): 能夠認知健康照護制度與體系之運作及緣由,進而有效整合所有資源以提供適切醫療照護;著重病患安全並避免系統性錯誤,檢討各項醫療決策及操作內容,評估系統資源內容以減少系統性錯誤。
六、訓練以實作為基礎之終身、自我學習與改進(Practice-based learning and improving): 為使學員能具備評估現行醫療照護內容,經過終身、自我學習,吸收科學實證資料並評判資料之可靠性與在病人的適用性,從而改善病患照護,同時追求醫療品質改善。
![]() 貳.師資
貳.師資
一、住院醫師訓練計劃課程負責人:李達人 醫師。
二、教育委員會:本部設有教育委員五名,負責參與擬定住院醫師訓練課程、成績評核與輔導、處理住院醫師會議反應事項、及住院醫師生活與情緒問題輔導。
三、專
四、院內職級或部定教職人數:
1. 院內職級:教授2名、副教授5名、助理教授5名、講師11 名,共23位,佔77%。
2. 部定教職:教授1名、副教授2名、助理教授7名、講師5 名,共15位,佔50%。
![]() 參.教學資源
參.教學資源
一、訓練環境規劃:耳鼻喉部教學病房(
二、訓練場所之特色與設備:學員輪派至各次專科時,可至其相關檢查單位(如鼻部檢查室、喉閃頻檢查室、聽力及平衡機能檢查室、顳骨實驗室,與顳骨模擬儀)參觀學習,以實際了解各項檢查之基本操作過程。
![]() 肆.訓練課程內容及教學方式
肆.訓練課程內容及教學方式
(一)、課程內容:
1. 職前訓練:到職前一週,由教育小組成員與行政總醫師負責安排與介紹,包括醫院工作環境及安全防護訓練、臨床相關技能訓練、耳鼻喉部訓練前引導(說明科內週學術活動行事曆)、其所屬臨床導師及資深住院醫師、及其所須負責照顧之病患。而學員於各科受訓期間須於臨床主治醫師與資深住院醫師之指導下,學習如何對病患作全面性之照護,包括接新病患、處理病患之各項臨床問題,並積極參與晨會、病房迴診、床邊教學、門診教學、開刀房教學等學術活動,並每月參加住院醫師會議。
2. 一般醫學課程訓練:
(1)專業醫學知識:
l 臨床及徵候:耳鳴、眩暈、聽力障礙、流鼻血、鼻塞、聲音嗓啞、呼吸困難、吞嚥困、打鼾、頸部腫塊。
l 病態或疾病: 急、慢性中耳炎、中耳積水、膽脂瘤、梅尼爾氏症、過敏性鼻炎、急、慢性鼻竇炎、急、慢性扁桃腺炎、打鼾或睡眠呼吸障礙、聲帶結節或息肉、深頸部感染、唾液腺結石、鼻咽癌、其它惡性頭頸部腫瘤。
l 專家學者演講:包括醫學研究、醫學倫理、醫事法規、感染管制等題目,每個月至少舉辦一次。
l 晨會:文獻選讀 (journal reading) ,教科書選讀。
(2)照護病人能力:
l 病房病人之全人醫療。
l 住、急診個案討論、CbD個案討論評量與回饋。
l 病歷寫作:主治醫師一對一教學、全科查房。
l 一般醫學教育學習(PGY40小時),包括:理學檢查技巧、心電圖及影像學判斷、實驗診斷技巧與判讀、和操作技巧與治療技巧。
l 醫護聯合討論會和併發症與死亡病例討論會:改善病患安全。
l 跨科聯合討論會:鼻科/胸腔科/病理科/牙科/放射診斷科/整形外科聯合討論會,喉科睡眠中心聯合會,頭頸部腫瘤/放射腫瘤科/腫瘤內科聯合討論會。
(3)人際關係及溝通技巧:
l 醫病溝通等會談技巧訓練,包括初診病人探視及與臨床教師共同照護病人。
l 臨床口頭報告訓練。
l 晨會與各項討論會(醫護、併發症與死亡病例、多科聯合討論會)之病例報告訓練。
(4)專業精神及倫理:
l 醫學倫理與醫事法規演講,每個月至少一次。
l 臨床教師教育課程:培養具有精湛專業素養、熟悉醫事法規、與高度倫理修養之臨床教師,期能成為住院醫師之典範。
(5)制度與體系下之醫療工作:
l Tracer methodology之訓練,了解住院病人每一住院細節流程,著重病患安全並避免系統性錯誤。
l 醫護聯合討論會,能整合醫護之資源及合作,減少系統性錯誤、增進醫療品質。
l 跨科之聯合討論會,能整合各科之醫療資源,期能達到系統醫療資源之最大化利用。
(6)終身、自我學習與改進:
l 晨會:文獻選讀 (Journal reading),教科書選讀(Textbook reading)。
l 實證醫學( Evidence-based medicine) 討論,包括:明確分析所面臨問題的臨床意義、有效搜尋相關文獻、評估文獻的可信度、利用臨床研究結果實際照顧病人、和評估及改進。
3. 核心課程:
(1) 第一年:一般常規作業要領包括:理學檢查、常規檢驗、住院、急診作業)、專科教科書研讀、各種病歷紀錄寫作、門診診療工作、各種手術之準備工作及手術後之處理、氣管插管訓練、鼻填塞、鼻咽檢查及切片、耳道沖洗或抽中耳積液、鼻息肉摘除/鼻甲切除、內視鏡檢查、傷口縫合、和過敏原檢測儀器之操作及基本原理的探討。
(2) 第二年:急診病例處理、新知報告、手術紀錄寫作、聽力檢查操作(聽力檢查室)、鼓膜切開及中耳積水引流、顳骨鑽研訓練、耳廓囊腫切除、鼻骨簡單復位術、鼻中隔矯正術、鼻生理檢查室、扁桃體摘除術、氣管切開術、喉顯微內視鏡檢查、喉生理檢查室、中耳通氣管留置術、與一般前庭功能試驗。
(3)第三年:專題讀書報告、於專科醫學會或相關醫學會提出口頭論文報告一篇、副鼻竇手術、鼓室成形術、乳突切除術、喉顯微手術、雷射手術、食道氣管檢查及異物摘除、頭頸外傷處理、與簡單頸部腫瘤切除術。
(4)第四年:面神經減壓術、側鼻切開術、顎下腺腫瘤切除術、腮腺切除術、頸廓清術、語言檢查及治療、專科雜誌刊登論文一篇(含病例報告)、會診作業、對資淺醫師及實
(5) 第五年:人工電子耳植入術、顱顏切除術、顱底手術、口腔癌複合切除術、喉氣管重建手術、動物實驗或基礎研究、其它科際訓練(病理、X光科)。
(二)、 訓練方式:
1. 晨會教學:住院醫師須準時參加晨會,需刷到/刷退或簽到。
(1) W1:耳科、鼻科、喉科、頭頸部腫瘤外科等各次專科輪流舉行晨會教學,以教科書為藍圖,進行次專科教學。每2個月舉行期考與住院醫師回饋意見調查,以雙向評估住院醫師學習成效。
(2) W2:主治醫師主持住診教學(Teaching round)與病歷教學(chart round),以床邊病例教學及教學迴診訓練各級學員。
(3)W3: Case conference:由住院總醫師與主治醫師分別由急診及住院病例挑選具有教學意義之病例,與住院醫師詳細討論病患之病史、理學檢查結果、基本實驗室檢查、心電圖與一般X光片之判讀,加強訓練住院醫師之鑑別診斷能力,並介紹各種常見疾病之治療流程與併發症的處理;同時進行CbD評量,由值
(4)W4:學員需參加論文研討會、醫護聯合討論會、併發症與死亡病例研討會、醫學倫理案例討論會、和專家演講等學術活動,以吸收醫學新知、或進一步了解各種疾病之病程、基本處置以及醫療行為可能導致之併發症及藥物之副作用。臨床教師應於會中與學員進行互動式之討論,並導入病人安全之觀念,同時適時地探討醫學倫理之相關問題。
(5)W5:參加喉科暨睡眠中心聯合會,以學習睡眠呼吸生理,與呼吸道手術新知、或鼻科聯合會(鼻科/胸腔科/病理科/牙科/放射診斷科/整形外科聯合討論會)以學習鼻炎/鼻竇炎/免疫/手術等鼻科臨床知識。
2. 病房迴診與床邊教學:住院醫師平日照護病患以8~10床為原則,不得超過15床。住院醫師應每天探視病患,並以SOAP方式書寫病歷,並於發現異常時處理並通報上級醫師。主治醫師皆須每日作病房迴診與教學,指正學員與核簽病歷,並接受病房主任每日之稽核與輔導。臨床教師需教導學員以下事項:
(1)基本之診療禮儀,詳實之問診,及正確之理學檢查。
(2)如何作鑑別診斷及適當之處置、及示範診療。
(3)如何解釋及告知病情。
(4)學習「以病人為中心」之醫療照護,並對病患作到「全人照護」。
(5)學習「實證醫學」,了解如何搜尋及解讀相關文獻,以期在遇到各種臨床問題時,能給予病患最正確與先進之醫療。
(6)確實保護病患之隱私。
3. 門、急診教學(每天):住院醫師於非跟刀時間,均須接受門診教學,以了解門診常見之病患與其鑑別診斷、處置方式及相關注意事項;學員第一線診斷門、急診病患,然後由資深住院醫師及主治醫師做確認,教導耳鼻喉科急症診斷及治療方式。臨床教學醫師應對住院醫師及各項學習歷程紀錄給予指導與回饋。
4. 開刀房教學:遇有開刀日,學員應準時進入開刀房,在開刀房總醫師的指導下為病人做術前之處理及準備。學員術前研讀手術相關知識,然後在主治醫師的指導下學習無菌技術、專科手術之技能,主治醫師得以DOPS評量表直接評核學員之操作技能。
5. 病歷寫作:住院醫師應每天以SOAP方式紀錄Progress note,臨床教學醫師每天需對住院醫師之病歷記載應有核簽及必要時與以修改、並加註建議。
(1) 每天需針對病危或不穩定病患進行電子交班。
(2) 每個星期需書寫Week summary同時進行醫囑renew一次。
(3)每個月交接時要寫On service note和Off service note。
(4)學員應詳實記載病患入院、住院過程、問題摘要、住院與出院診療計畫、出院摘要及門診病歷。
(5)病房主任每日查核主治醫師執行病歷評論與核簽的執行情形,並給予主治醫師輔導。行政總醫師應每月1-2次抽閱學員記載的病歷。內部評核後呈交部內病歷委員會委員與部主任,予以適當的獎懲。
6. 夜間與假日值班與即時通報:住院醫師值班數目為每月8~10班,平均每三天一班,不得連續值班;懷孕或產後一年內提出需哺乳者,依規定22:00至6:00不排值班;值班安排以不跨棟為原則,得請上一級值班醫師協助支援跨棟的工作。病房主任每週查核學員照護床數、值班數、接病人數、與電子交班執行情形,並呈報科主任。
(1) 需接新病患、處理病患之各項臨床問題、和診治急診病患與處理病房照會;並於發現問題或處理完畢後,
(2)值班時應先了解病房電子交班之事宜,並對交班病患進行適當處理與即時通報。
(3) 後線值
(4) 需通報事項包括:急診病人需住院治療、住急診病人需手術(包括常規刀與急診刀)、住院病人發生嚴重事件(自動離院、病情改變、併發症發生)、病危病人需急救或加護治療、及其他有可能影響醫品病安等事件。
(5)各耳鼻喉專科病房均有耳鼻喉部同仁通訊錄,可方便聯繫使用。
(6)住院醫師值班需於值班區執勤;若有擅離職守的情事、或違反醫院/醫療法等規定之情節,將移交教學部或人評會議處。
7. 醫療品質提昇:耳鼻喉部部內每月進行各項醫品指標與KPI監測結果之評估與檢討,並定期向住院醫師進行宣導、督導、改進、與再評估醫療品質。年度亦有耳鼻喉部醫療品質提昇計畫,針對需加強處進行團隊改善。
(三)、訓練督導分級
依據本院MPE4.1 學員所需的訓練督導層級管理政策,本計劃涵括
(一) 學員教育訓練層級為:
|
住院醫師 Resident Physician |
(二) 學員的勝任能力分五級:
|
1 |
學員有基礎的科學/臨床醫學知識,能夠在小組討論、講堂或醫院中展現(說、寫、或做) 這些基礎的能力。 |
能瞭解知識 |
|
2 |
學員有夠將科學/臨床醫學知識融入臨床議題以及應用在“各式各樣的臨床情境中”。在小組討論、講堂或醫院中能展現(說、寫、或做)上述能力。 |
能展現能力 |
|
3 |
學員能夠在“目標清楚的模擬臨床訓練環境中” (例如:OSCE,Mini-CEX),展現其執行能力。 |
能模擬執行 |
|
4 |
學員能夠在“幾近/或臨床實境中”,展現其執行能力(在臨床實境中學生被直接督導,所以不是獨立的執行醫療行為)。執行任務前,教師會給予明確指導,整個過程都需要充分提供監督與指導。 |
督導下能做 |
|
5 |
學員能夠在“臨床實境中”,展現其執行能力。這是幾近獨立執行業務,能夠與教師同時並行的執行業務,教師在附近支援,在需要時教師及時協助,並在學生完成任務後給予回饋。 |
支援下能做 |
(三) 學員的對應的督導分級可分為下列四級:
|
1 |
見習模擬 Observation and simulation |
隨著督導層級醫師觀摩病人的照護,或是在各式模型上進行侵入性操作的練習 |
|
2 |
師長督導 Direct supervision |
執行醫療行為前給予明確指導,整個過程都需要督導層級醫師在場提供監督與指導 |
|
3 |
師長支援 Supervisor available |
執行醫療行為前給予明確指導,能夠與教師同時並行的執行業務,教師能隨時支援 |
|
4 |
獨立作業 Independent allowed |
允許獨立地執行醫療行為,與督導層級醫師共同承擔醫療品質及病患安全的責任 |
(四) 指標性授權項目的督導分級、勝任能力要求及督導層級表列如下:
|
訓練層級 |
督導分級 |
授權項目 |
勝任能力要求 |
督導層級 |
|
住院醫師 Resident Physician |
獨立作業 Independent allowed |
病歷書寫 medical record |
5 |
主治醫師 |
|
病患照顧 patiemt care |
5 |
|||
|
師長支援 Supervisor available |
侵入性操作 invasive procedure |
5 |
主治醫師 |
1、本計劃所列 é侵入性操作û 的訓練項目包括:動脈血血液氣體分析、呼吸道照護(含氣管內管插入及照護)、高級心肺復甦術、腰椎穿刺、腹水抽吸、中央靜脈導管置入、心電擊治療、Swan-Ganz導管放置、動脈導管放置、SB tube放置、肝臟生檢及病理檢查判讀、關節內注射及關節液抽取等。上述 é侵入性û 的定義: 於醫療行為中,採用切割、移除或更動人體組織,或將醫療器材置入人體來從事診斷或治療。
2、é病患照顧û 包括:本計劃所列非侵入性操作的訓練項目屬之。
3、本計劃所列 é病歷書寫û 的訓練授權,依據本院MPE4.7 實習醫學生及住院醫師病人照護紀錄審查程序辦理。
![]() 伍.考評及雙向回饋
伍.考評及雙向回饋
(一)、 考評方式:
1. 筆試:每二個月進行住院醫師筆試,考試內容以前二個月次專科教學所對應之教科書內容為主,由主治醫師出題。於筆試後個別通知成績並進行排名,於晨會公布前三名與成績分布。於每年望年會針對筆試成績優良住院醫師進行獎勵與表揚。
2. 口試:住院醫師完
3. 個案討論(Case-based discussion,CbD):每週晨會均針對特殊病例進行個案討論,主治醫師得對住院醫師報告部分進行一對一指導與雙向回饋。
4. 直接觀察之操作型技巧(Direct Observation of Procedural Skills, DOPS):耳鼻喉部針對第一年到第五年住院醫師均有DOPS評量表,共計有耳、鼻、喉、頭頸部腫瘤外科等20項目來評估住院醫師之操作型技巧,並於評估後進行直接修正與回饋。
5. 每個月訓練結束時,主治醫師需針對住院醫師進行「住院醫師平時訓練考核表」評量。並於每三個月公布表現優良之前半部住院醫師名單,且耳鼻喉部輪值教育委員將對表現為倒數三名之住院醫師進行個別輔導。
6. 住院醫師需須詳實記載「學習護照」,呈現學習過程做為評量之依據。所屬臨床導師將按照學習護照上各項指定內容對受訓學員作悉心指導,且每月會進行全體住院醫師護照完成度評核。
7. 住院醫師必須完
(二) 、回饋方式:
1. 座談會:住院醫師每月定期舉辦住院醫師會議,由行政總醫師主持,並將會議結果呈現給教育委員會與部長,並提報部主治醫師會議。同時每三個月針對各項晨會進行滿意度調查,作為教育委員會改進晨會教學之參考。
2. 書面:住院醫師於每月受訓結束時需填寫臨床教師評量表,以回饋臨床教師及導師之教學表現;其結果將由耳鼻喉部告知該臨床教師,以便該臨床教師自我改進。
(三) 、輔導機制:
1. 教育委員會為住院醫師訓練教育之直接負責單位。住院醫師如有工作上或學習上的問題/困難或情緒上的困擾,教育委員得直接進行建議/輔導與協助,並向科部主任反應。
2. 耳鼻喉部設有導師制,每一位住院醫師均有一位主治醫師指導其訓練、學習、病歷與論文寫作、與生活/情緒輔導。
3. 耳鼻喉部教育委員(部主任)另針對本部住院醫師訓練的需求給予統合的指導與協助、同時向教學部反應與要求協助。
貳、各職級住院醫師訓練項目及基準
(一)、 總表與各職級住院醫師訓練項目:
|
科 目 |
訓 練 項 目 |
訓 練 時 間 或 標 準 |
備註 |
|
第一年住院醫師訓練 |
1. 一般常規作業要領。(理學檢查、常規檢驗、住院、急診作業)。 |
第一個月:能初步作業 |
|
|
2. 專科教科書研讀。 |
第一年:口頭報告 |
|
|
|
3. 各種病歷紀錄寫作。 |
第一年:獨立作業 |
|
|
|
4. 耳鼻喉科門診診療工作。 |
第一年:獨立作業 |
|
|
|
5. 各種手術之準備工作及手術後之處理。 |
第一年:獨立作業 |
|
|
|
6. 氣管插管訓練。 |
第一年:獨立作業 |
|
|
|
7. 鼻填塞。 |
第一年:獨立作業 |
|
|
|
8. 鼻咽檢查及切片。 |
第一年:獨立作業 |
|
|
|
9. 耳道沖洗或抽中耳積液。 |
第一年:獨立作業 |
|
|
|
10. 鼻息肉摘除,鼻甲切除。 |
第一年:獨立作業 |
|
|
|
11. 內視鏡檢查。 |
第一年:指導下作業 |
|
|
|
12. 傷口縫合。 |
第一年:指導下作業 |
|
|
|
13. 過敏原檢測儀器之操作及基本原理的探討 |
第一年:指導下作業 |
|
|
|
第二年住院醫師訓練 |
1. 急診病例處理。 2. 新知報告。 3. 手術紀錄寫作。 4. 聽力檢查操作(聽力檢查室)。 5. 鼓膜切開及中耳積水引流。 6. 顳骨鑽研訓練。 7. 耳廓囊腫切除。 8. 鼻骨簡單復位術。 9. 鼻中隔矯正術。 10. 鼻生理檢查室。 11. 扁桃體摘除術。 12. 氣管切開術。 13. 喉顯微內視鏡檢查。 14. 喉生理檢查室。 15. 中耳通氣管留置術。 16. 一般前庭功能試驗。 |
第二年:獨立初步處理 第二年:每二個月一篇 第二年:獨立作業 第二年:獨立作業 第二年:獨立作業 第二年:指導下作業 第二年:指導下作業 第二年:指導下作業 第二年:指導下作業 第二年:指導下作業 第二年:指導下作業 第二年:指導下作業 第二年:指導下作業 第二年:指導下作業 第二年:指導下作業 第二年:指導下作業 |
|
|
第三年住院醫師訓練 |
1. 專題讀書報告。 2. 於專科醫學會或相關醫學會提出口頭論文報告一篇。 3. 副鼻竇手術。 4. 鼓室成形術。 5. 乳突切除術。 6. 喉顯微手術。 7. 雷射手術。 8. 食道氣管檢查及異物摘除。 9. 頭頸外傷處理。 10. 簡單頸部腫瘤切除術。 |
第三年:每三個月一篇 第三年:(含)以前:指導下作業 第三年:指導下作業 第三-四年:指導下作業 第三-四年:指導下作業 第三-四年:指導下作業 第三-四年:指導下作業 第三-四年:指導下作業 第三-四年:指導下作業 第三-四年:指導下作業 |
|
|
第四年住院醫師訓練 |
1. 面神經減壓術。 |
第四年:指導下作業。 |
|
|
2. 側鼻切開術。 |
第四年:指導下作業。 |
|
|
|
3. 顎下腺腫瘤切除術 |
第四年:指導下作業。 |
|
|
|
4. 腮腺切除術。 |
第四年:指導下作業。 |
|
|
|
5. 頸廓清術。 |
第四年:指導下作業。 |
|
|
|
6. 語言檢查及治療。 |
第四年:指導下作業。 |
|
|
|
7. 專科雜誌刊登論文一篇(含病例報告)。 |
第四—五年(含)以前:指導下作業。 |
|
|
|
8. 會診作業。 |
第四—五年:指導下作業。 |
|
|
|
9. 對資淺醫師及實習醫師之指導。 |
第四—五年(含)以前:訓練之參考。 |
|
|
|
10. 內耳手術。 |
第四—五年(含)以前:面談。 |
|
|
|
11. 各種副鼻竇切除術。 |
第四—五年:指導下作業。 |
|
|
|
12. 各類頭頸部重建術。 |
第四—五年:指導下作業。 |
|
|
|
13. 喉部分或全切除術。 |
第四—五年:指導下作業。 |
|
|
|
第五年住院醫師訓練 |
1. 人工電子耳植入術。 2. 顱顏切除術。 3. 顱底手術。 4. 口腔癌複合切除術。 5. 喉氣管重建手術。 6. 動物實驗或基礎研究。 7. 其它科際訓練(病理、X光科)。 |
第五年:指導下作業。 第五年:指導下作業。 第五年:指導下作業。 第五年:指導下作業。 第五年:指導下作業。 第五年:指導下作業。 第五年:指導下作業。 |
|
|
|
|||
|
|
|||
|
|
|||
|
|
|||
|
|
|||
|
|
(二) 、常見合併症之症狀、鑑別診斷與處理方式:
1. 耳廓軟骨膜炎(Perichondritis):
l 病因:於鼓室成形術(tympanoplasty)或乳突切除術(mastoidectomy)後偶見,慢性中(外)炎併發症,或耳廓外傷或血腫併發症。
l 症狀:耳廓廣泛性紅腫併疼痛、化膿、發燒、局部淋巴結腫大、或白血球升高。
l 鑑別診斷:外耳炎、耳廓傷口血腫、復發性多軟骨炎等。
l 致病菌:綠膿桿菌、金黃色葡萄菌、與厭氧菌。
l 處理方式:
A. 儘快移除耳包等壓迫物體、或可能感染源。
B. 如有波動性腫脹,需進行切開引流,並作細菌培養。
C. 抗生素治療需能涵蓋上述致病菌。
2. 中耳/乳突炎的顱內感染(Intra-cranial infection):
l (1) 病因:急慢性化膿性中耳炎/乳突炎/膽脂瘤併發症、或中耳/乳突手術術後。
l (2) 症狀:持續性頭痛、嚴重耳痛、全身無力、嗜睡、發燒、頸部僵硬、局部淋巴結腫大、或白血球升高。
l (3)鑑別診斷:頭部外傷、或耳部惡性腫瘤併發症。
l (4) 致病菌:鏈球菌、肺炎鏈球菌、葡萄菌。
l (5) 處理方式:
A. 安排腦部電腦斷層掃描(請包括顯影劑增強與顳骨細切)。
B. 抗生素治療需能穿過血腦障壁。
C. 外科手術:引流、清創、乳突手術,並作細菌培養。
D. 腦膜炎時,可考慮投與類固醇減少神經後遺症。
3. 鼻竇炎的眼窩內感染(intra-orbital infection):
l 病因:急慢性化膿鼻竇炎、或鼻竇手術術後。
l 症狀:眼瞼紅腫、結膜水腫、凸眼、複視、視力障礙、眼痛、發燒、第
l 鑑別診斷:頭部外傷、或鼻部惡性腫瘤併發症。
l 致病菌:肺炎鏈球菌、嗜血桿菌、金黃色葡萄菌、鏈球菌、或厭氧菌。
l 處理方式:
A. 安排鼻竇電腦斷層掃描(請包括顯影劑增強)。
B. 強力且廣效性(beta-lactamase- & penicillinase-resistance)抗生素治療。
C. 如有眼窩內血腫/感染產生,需先行移除填塞物與鼻部清創。
D. 外科手術:鼻竇內視鏡手術或鼻外切開引流手術,並作細菌培養。
E. 視神經或
4. 鼻中膈血腫/膿瘍(Septal hematoma/abscess):
l 病因:鼻中膈手術術後、或鼻部外傷。
l 症狀:鼻痛、鼻塞、鼻中膈雙側膨出、流鼻血、發燒、或頭痛、白血球升高。
l 鑑別診斷:凝血功能異常、鼻部腫瘤、或鼻前庭癤。
l 致病菌:金黃色葡萄菌、鏈球菌、厭氧菌、大腸狀菌、嗜血桿菌。
l 處理方式:
A. 以針頭抽吸確診、減輕腫脹、並作細菌培養。
B. 血腫可以打開切口、清除血塊、必要時重新填塞。
C. 膿瘍可以打開切口/切開引流、清除血塊/壞死軟骨、與置入引流管。
D. 口服或靜脈給予抗生素治療。
5. 喉部外傷(laryngeal trauma):
l 病因:車禍受傷、運動傷害、鬥毆、或自殘。
l 症狀:嗓音嘶啞、吞嚥疼痛、呼吸困難(立即性或延遲性)、頸部出血、瘀清、腫脹、或皮下氣腫。
l 鑑別診斷:上呼吸道感染、深頸部感染、或其他部位創傷。
l 處理方式:
A. 完整理學檢查、纖維內視鏡檢查、或電腦斷層掃描。
B. 急診室留觀、住院治療、或照會相關科系(需考慮頸椎外傷、頭部或胸腹部多重外傷之可能)。
C. 如有大範圍粘膜損傷、軟骨暴露、嚴重血腫、或聲帶麻痺,需儘速建立呼吸道(氣切、或纖維內視鏡導引下插管)。
D. 如有嚴重頸部創傷或喉軟骨複雜性骨折需以外科手術縫合固定。
6. 扁桃腺切除術後流血(Post-tonsillectomy bleeding):
l 病因:術中止血不確實、傷口感染、或機械性摩擦。
l 症狀:血痰、吐血、黑便、咽痛、倦怠、呼吸困難、冷汗、或休克。
l 鑑別診斷:流鼻血、上消化道出血、凝血功能異常、或扁桃腺腫瘤。
l 致病菌:偶見鏈球菌、肺炎鏈球菌、嗜血桿菌等感染。
l 處理方式:
A. 靜脈輸液(可加tranexamic acid止血)以維持穩定的生命跡象。
B. 注意維持呼吸道之暢通。
C. 局部加壓或可以考慮以TAA或AgNO3藥物塗抹局部燒灼。
D. 外科手術:以電燒或縫合方式止血。
E. 需考慮內頸動脈或其分支等大出血之可能,需輸血、栓塞、或結紮。
7. 上呼吸道阻塞(Upper airway obstruction):
l 病因:頭腫部腫瘤、上呼吸道感染/深頸部感染、頭頸部外傷/手術、呼吸道異物、或雙側聲帶麻痺。
l 症狀:呼吸困難、喘鳴、發紺、冒冷汗、昏厥、休克、呼吸停止。
l 鑑別診斷:腦部外傷、中風、腦瘤、或中樞性睡眠呼吸中止症。
l 致病菌:嗜血桿菌、肺炎鏈球菌、金黃色葡萄菌、克雷氏菌、厭氧菌。
l 處理方式:
A. 如為呼吸道異物,立刻使用哈姆立克法急救。
B. 保持呼吸道暢通:經口插管、經鼻內視鏡輔助插管、或氣切。
C. 感染需以廣效且強力抗生素治療。
D. 可採用頭部抬高、氧氣治療、類固醇注射、或bosmin吸入等輔助療法。
E. 需注意後續之治療,以控制原發疾病。
8. 深頸部感染(Deep neck infection):
l 病因:感冒、扁桃腺炎、齒因性、外傷、異物、或手術併發症。
l 症狀:喉嚨痛、吞嚥困難、口底水腫、牙關緊閉、嘶啞、發燒、頸部紅腫熱痛、全身無力、頸部僵硬、局部淋巴結腫大、或白血球升高。
l 鑑別診斷:頭頸部腫瘤、結核菌感染、或血管性水腫。
l 致病菌:鏈球菌、葡萄菌、克雷氏菌、厭氧菌。
l 處理方式:
A. 廣效且強力抗生素治療,根據細菌培養結果調整使用。
B. 進行頭頸部電腦斷層掃描(請包括顯影劑增強與上縱膈腔)。
C. 細針抽吸、超音波輔助引流與引流管置放、或外科切開引流手術。
D. 病患多合併內科慢性疾病(如糖尿病、高血壓、腎臟病、或肝硬化),需加以控制。
E. 留意病危之可能,並注意上呼吸道阻塞、敗血症、縱膈炎、和異物移除。
9. 氣管切開手術的併發症(Post-tracheostomty complications):
l 病因:術中止血不確實、傷口填塞過緊、填塞物未移除、氣切管因素、不當置放、與固定不確實。
l 症狀:傷口出血、皮下氣腫、傷口感染、氣切管漏氣、氣胸、和氣切管脫落。
l 鑑別診斷:腫瘤出血、頭部外傷、深頸部感染、其他內科疾病。
l 處理方式:
A. 壓迫止血或重返手術室止血。
B. 移除填塞物以減少皮下氣腫(需先畫線定位)、減少感染來源。
C. 胸腔長針抽吸、胸管置放與追蹤胸部x光。
D. 入手術室重新更換氣切管(術後24小時內)或團隊合作下換管。
10. 頸部擴清手術的併發症(Complications of neck dissection):
l 病因:與上呼吸消化道相通、引流管漏氣、止血不確實、胸管結紮不當、和雙側頸部擴清手術與內頸靜脈結紮。
l 症狀:傷口紅腫熱痛、皮下氣腫、血腫/出血、乳糜露出、和顏面或腦部水腫。
l 鑑別診斷:頭頸部的放射線治療後變化、和腫瘤復發。
l 致病菌:鏈球菌、葡萄菌、綠膿桿菌、克雷氏菌、與驗氧菌。
l 處理方式:
A. 細菌培養、抗生素治療、與清創手術。
B. 重新置放引流管,或以低壓抽吸引流。
C. 重入開刀房止血,或以超音波導引抽吸。
D. (低壓式)抽吸管引流、局部加壓、細針抽吸、飲食調整、或手術修補乳糜廔
![]() 陸.耳鼻喉科輔助教材
陸.耳鼻喉科輔助教材
常見的耳科檢查典型的聽力檢查包括:
純音聽力測驗 (pure tone audiometry)
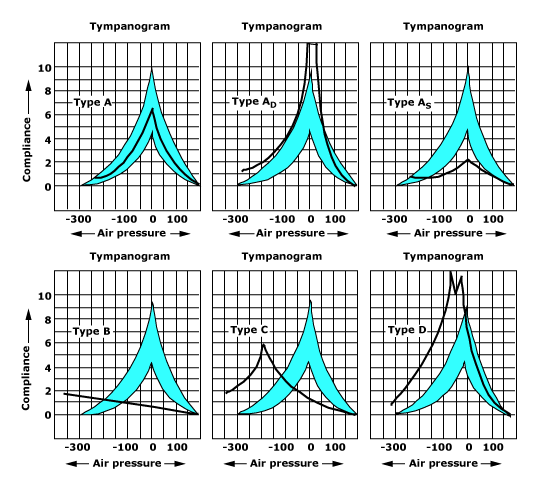
鼓室圖 (Tympanometry)鼓室圖可分為 5 型:
Liden-Jerger classification of tympanometric shapes (引用自 Uptodate Online)
聽性腦幹反應 (ABR, auditory brainstem response)
耳鼻喉科常見器械與工具:
耳廓軟骨膜炎 (Perichondritis)
耳前廔管 (Preauricular fistula)耳廓的發育乃源自第 1 及第 2 鰓弓 (branchial arch), 其中 85% 的耳廓皆由第 2 鰓弓而來, 只有耳珠及少部分的耳廓是源自第 1 鰓弓,在胚胎發育到 3 個月大時, 源自此 2 鰓弓的 6 個聽小丘 (hillocks) 會融合,形成以後的耳廓 (auricle), 若沒有完全融合, 則會在外耳上遺留下廔管。
急性外耳炎 (Acute external otitis, acute otitis externa, AOE)
惡性外耳炎 (Malignant otitis externa, MOE; necrotizing external otitis, NEO)
耳黴菌症 (Otomycosis)
外傷性鼓膜破孔 (Traumatic perforation)
中耳炎, 中耳積液 (Otitis media and middle ear effusion)
膽脂瘤 (Cholesteatoma)
耳膜成型術 (Tympanoplasty)
耳硬化症 (Otosclerosis)
梅尼爾氏症 (Meniere's disease)
良性姿勢性眩暈 (Benign positional vertigo, BPV )後半規管變異型(posterior canal variant):
突發性耳聾 (Sudden sensorineural hearing loss)
人工電子耳 (Cochlear implant)
原發性面神經麻痹 (idiopathic facial paralysis, Bell's palsy)
耳帶狀皰疹 (Herpes zoster oticus; Ramsay Hunt syndrome)
顳骨縱向(longitudinal)和橫向(transverse)骨折的比較
鼻癤病 (Rhinofuruncle, furunculosis)
鼻出血 (Epistaxis)
過敏性鼻炎的基本概念與檢查 (Allergic rhinitis, AR)
鼻中隔彎曲 (Nasal septum deviation, NSD)
鼻竇炎 (Rhinosinusitis)
腺樣體肥大adenoid hypertrophy
Vincent氏咽峽炎 (Vincent's angina; gangrenous pharyngitis)
扁桃腺切除 (Tonsillectomy)
急性聲門上炎, 急性會厭炎 (Acute supraglottitis)
喉頭軟化症 (Laryngomalacia)
喉肉芽腫 (Laryngeal granuloma)
單側聲帶麻痹 (Unilateral vocal fold paralysis)
聲門下狹窄 (Subglottic stenosis)
打鼾併阻塞性睡眠呼吸中止症候群 (Snoring , obstructive sleep apnea syndrome, OSAS)
阻塞性睡眠呼吸中止症候群的治療
白斑 (Leukoplakia)
紅斑 (Erythroplakia)
唾液腺結石症 (Sialolithiasis)
治療方針的重要性
分期 (Staging)檢查
和預後相關的病理因子
頸部淋巴腺的手術治療
唾液腺腫瘤
鼻咽癌 (Nasopharyngeal carcinoma, NPC )
下咽癌 (Carcinoma of hypopharynx)
深頸部感染 (Deep neck infection)
甲狀舌管囊腫 (Thyroglossal duct cyst)
鰓裂異常 (Branchial cleft anomaly)
|